سرطان تیروئید: وقتی صدای بدن را بشنویم!تصور کنید غدهای کوچک اما پرقدرت در گردن شما، بیوقفه در حال تنظیم سوختوساز بدن و حفظ تعادل حیاتی شماست! این غده تیروئید است؛ نگهبان انرژی، تنظیمکننده ضربان قلب، دما، و حتی وزن شما. اما گاهی این هماهنگی به هم میریزد و سلولهای تیروئید بهطور غیرطبیعی رشد میکنند، زنگ خطری به نام سرطان تیروئید را به صدا در میآورند.
در ادامه، با نشانههای این بیماری و روشهای مقابله با آن آشنا خواهیم شد، تا اگر روزی بدنمان پیامی ارسال کرد، آن را درست بشنویم و بهترین تصمیم را بگیریم!
چگونه سرطان تیروئید شکل میگیرد؟
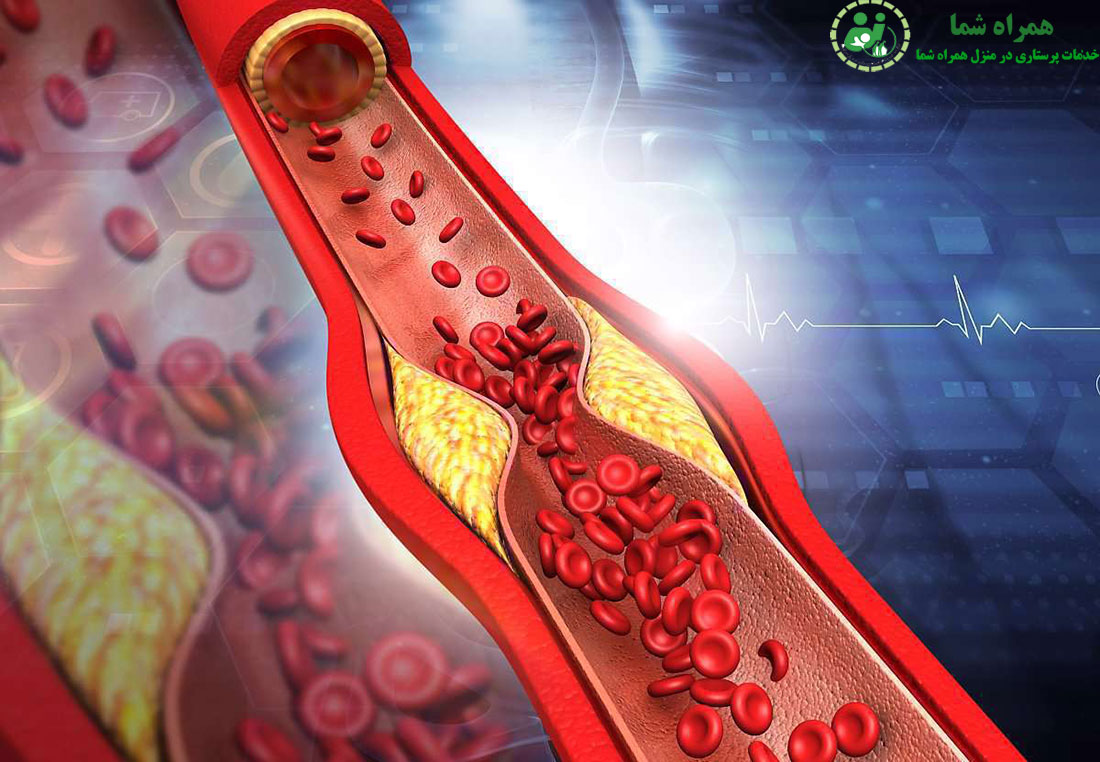
آیا تا به حال به این فکر کردهاید که بدن انسان چطور با دقت و نظم شگفتانگیزی کار میکند؟ در دل گردن ما، غده کوچکی به نام تیروئید قرار دارد؛ غدهای پروانهایشکل که با ترشح هورمونهایی خاص، نبض بسیاری از عملکردهای حیاتی بدن را در دست دارد: از تنظیم دمای بدن گرفته تا ضربان قلب، سوختوساز و حتی خلقوخو.
حالا تصور کنید این ارگان آرام و هماهنگ، مثل قطعهای از یک سمفونی بینقص، ناگهان دچار بینظمی شود.
درست مثل وقتی که در یک ارکستر بزرگ، یکی از نوازندگان ساز خود را اشتباه بنوازد… اما این اشتباه نه تنها کوتاهمدت نیست، بلکه با هر بار نواختن، صداهای آشفتهتری تولید میکند و کمکم کل موسیقی را از هم میپاشد.
همین اتفاق در بدن ما با سرطان تیروئید رخ میدهد.
همهچیز از یک تغییر کوچک شروع میشود؛
تغییری در کدهای ژنتیکی سلولهای تیروئید، همان نقشههایی که به هر سلول میگویند چطور رشد کند، تقسیم شود و در چه زمانی از کار بازایستد. اما وقتی این نقشه دچار اشتباه میشود، سلولها دیگر به فرمان توقف گوش نمیدهند. شروع میکنند به رشد بیرویه، بدون اینکه بدن بتواند جلوی آنها را بگیرد. این رشد کنترلنشده، سرآغاز تودهای به نام تومور است — تودهای که اگر زود تشخیص داده نشود، میتواند ساختارهای اطراف را درگیر کرده و حتی به دیگر نقاط بدن گسترش یابد.
اما بگذارید یک حقیقت آرامشبخش به شما بگویم:
سرطان تیروئید یکی از قابلکنترلترین و درمانپذیرترین انواع سرطانهاست.
بله، اگر بهموقع متوجه علائم شویم، اگر بدنمان را بشناسیم و به صدای آن گوش بدهیم، اگر ترس را کنار بگذاریم و آگاهانه برای چکاپ قدم برداریم — آنگاه میتوانیم آن را شکست دهیم.
علائم ممکن است کوچک باشند؛
احساس وجود یک توده در گردن، گرفتگی صدا، دشواری در بلع یا تنفس، یا حتی تغییراتی در وزن و خلقوخو. شاید در نگاه اول بیاهمیت به نظر برسند، اما همین نشانههای کوچک، میتوانند نجاتبخش باشند.
پس بیایید خودمان را نادیده نگیریم.
بیایید به زبان خاموش بدنمان گوش دهیم.
و بیایید بدانیم که حتی در برابر کلمهای به بزرگی “سرطان”، امید، آگاهی و پیگیری بهموقع میتوانند پیروزی را رقم بزنند.
زندگی همیشه راهی برای بازگشت دارد، اگر ما هم بخواهیم با تمام وجود برای آن بجنگیم.

نشانههایی که نباید نادیده بگیرید!
سرطان تیروئید، بهآرامی و بیصدا پیش میرود، اما بدن همیشه نشانههایی از خود بروز میدهد. در مراحل اولیه، ممکن است این بیماری هیچ علامتی نداشته باشد و تنها در معاینه پزشکی یا تصویربرداری تشخیص داده شود. اما با گذشت زمان، برخی تغییرات میتوانند زنگ خطری برای شما باشند:
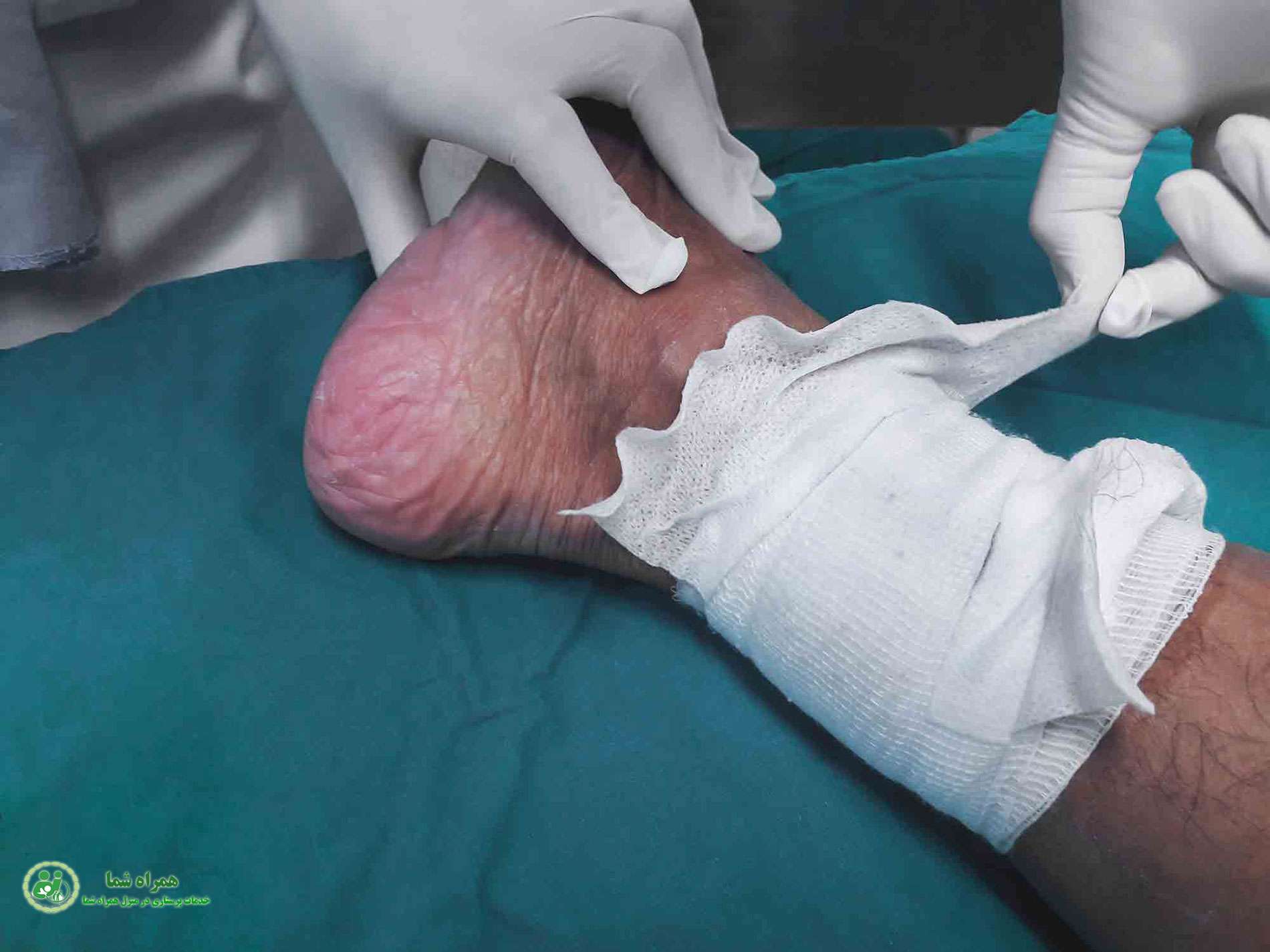
توده یا ندول در گردن – برآمدگیای که شاید ابتدا کوچک باشد، اما نباید نادیده گرفته شود.
خستگی مداوم – احساس ضعف و کمبود انرژی بدون دلیل مشخص.
گرفتگی یا تغییر صدا – اگر صدای شما گرفته است و بهبود نمییابد، میتواند نشانهای باشد.
تورم غدد لنفاوی در گردن – ممکن است گردن شما کمی متورم به نظر برسد.
سرفههای مداوم – سرفههایی که بدون دلیل مشخص ادامه دارند.
درد در ناحیه گردن – احساس درد یا ناراحتی در گردن که مداوم است.
مشکلات در بلع و تنفس – اگر حس میکنید چیزی در گلوی شما گیر کرده یا تنفس سخت شده، جدی بگیرید.
اگر هر یک از این علائم را تجربه میکنید، بهتر است بدون تأخیر به پزشک مراجعه کنید. تشخیص زودهنگام میتواند جان شما را نجات دهد!
چطور میتوان سرطان تیروئید را تشخیص داد؟
تشخیص زودهنگام، کلید موفقیت در درمان سرطان تیروئید است. پزشکان با استفاده از روشهای پیشرفته میتوانند این بیماری را در مراحل اولیه شناسایی کنند. اگر علائمی دارید یا پزشک مشکوک به وجود تودهای در تیروئید شما باشد، ممکن است یکی یا چند مورد از روشهای زیر را برای تشخیص به کار بگیرد:
معاینه فیزیکی: پزشک با لمس گردن و بررسی غدد لنفاوی به دنبال تودههای غیرعادی یا تغییرات مشکوک میگردد.
سونوگرافی: با استفاده از امواج صوتی، تصویری دقیق از تیروئید گرفته میشود تا مشخص شود که ندولها خوشخیم هستند یا احتمال بدخیمی وجود دارد.
نمونهبرداری (بیوپسی): یک سوزن ظریف به داخل تیروئید وارد شده و نمونهای از بافت آن برای بررسیهای تخصصی برداشته میشود. این آزمایش دقیقترین راه برای تشخیص سرطان است.
آزمایشهای تصویربرداری: در برخی موارد، پزشک برای بررسی گسترش سرطان، از CT scan یا MRI استفاده میکند.
آزمایش خون: اگرچه آزمایش خون مستقیماً سرطان تیروئید را نشان نمیدهد، اما میتواند سطح هورمونهای تیروئیدی و نشانگرهای مرتبط را بررسی کند.
اگر پزشک مشکوک به سرطان تیروئید باشد، جای نگرانی نیست! تشخیص بهموقع و شروع درمان، شانس بهبودی کامل را تا حد زیادی افزایش میدهد
چگونه میتوان سرطان تیروئید را درمان کرد؟
خبر خوب این است که سرطان تیروئید یکی از درمانپذیرترین انواع سرطانهاست، بهویژه اگر در مراحل اولیه تشخیص داده شود. روشهای درمان بسته به نوع و مرحله بیماری متفاوت هستند، اما پزشکان معمولاً از یک یا ترکیبی از گزینههای زیر استفاده میکنند:
جراحی (برداشتن تیروئید)
متداولترین روش درمانی که در آن بخش یا کل غده تیروئید برداشته میشود. بسته به شدت بیماری:
تیروئیدکتومی کامل: برداشتن کل تیروئید برای جلوگیری از گسترش بیماری.
لوبکتومی: اگر سرطان محدود به یک بخش از تیروئید باشد، تنها همان قسمت خارج میشود.
ید درمانی (رادیو ید)
یک روش تخصصی برای از بین بردن سلولهای سرطانی باقیمانده بعد از جراحی. برای افزایش تأثیر این درمان:
رژیم غذایی کمید تجویز میشود.
سطح هورمون TSH افزایش داده میشود تا سلولهای سرطانی ید را بهتر جذب کنند.
پرتودرمانی
در موارد خاص، پزشکان از پرتودرمانی برای هدف قرار دادن و نابود کردن سلولهای سرطانی استفاده میکنند، بهویژه اگر سرطان پیشرفته باشد یا به سایر بخشهای بدن گسترش یافته باشد.
امروزه، با پیشرفتهای پزشکی، درمان سرطان تیروئید بسیار موفقیتآمیز است. با تشخیص زودهنگام و درمان مناسب، میتوان این بیماری را کنترل و حتی بهطور کامل درمان کرد
عوارض و پیامدهای سرطان تیروئید
سرطان تیروئید، اگرچه در بسیاری از موارد درمانپذیر است، اما میتواند چالشهایی به همراه داشته باشد. این بیماری در برخی موارد ممکن است به نواحی دیگر بدن، از جمله غدد لنفاوی گردن، ریهها یا استخوانها گسترش یابد. به همین دلیل، مراقبتهای بعد از درمان نقش کلیدی در کنترل و پیشگیری از عود مجدد دارند.
احتمال بازگشت بیماری
گاهی اوقات، حتی پس از درمان موفقیتآمیز، سلولهای سرطانی ممکن است در غدد لنفاوی یا سایر بافتها رشد کنند. به همین دلیل، معاینات دورهای و انجام آزمایشهای لازم، برای اطمینان از عدم بازگشت بیماری ضروری است.
⚠️ عوارض ناشی از درمان سرطان تیروئید؛ نگاهی آگاهانه برای آرامشی هوشمندانه
وقتی در مسیر درمان سرطان تیروئید قدم میگذاریم، مانند هر فرآیند درمانی دیگری، ممکن است با برخی عوارض جانبی روبهرو شویم. عوارضی که شاید جسم را درگیر کنند، اما اگر با آگاهی، صبر و پیگیری دقیق همراه باشیم، بهراحتی قابل مدیریتاند.
بیایید این عوارض را نه بهعنوان ترس، بلکه بهعنوان بخش کوچکی از یک سفر بزرگ به سوی سلامتی بشناسیم.
🧬 آسیب به غدد پاراتیروئید؛ توازن کلسیم در بدن
در کنار غده تیروئید، چهار غده کوچک اما حیاتی بهنام پاراتیروئید وجود دارند که مسئول تنظیم سطح کلسیم خون هستند.
در حین عمل جراحی تیروئید، گاهی ممکن است به این غدد آسیب وارد شود یا بهطور موقت عملکرد آنها دچار اختلال گردد.
این وضعیت میتواند منجر به هیپوکلسمی (کاهش سطح کلسیم خون) شود که علائمی مانند:
-
گزگز یا بیحسی در لبها و انگشتان
-
گرفتگی عضلات، بهویژه در دستها و پاها
-
احساس اسپاسم یا انقباض غیرارادی عضلات
را به همراه دارد.
خبر خوب؟ این وضعیت در بسیاری از موارد موقتی است و با مصرف مکملهای کلسیم و ویتامین D، تحت نظر پزشک بهخوبی کنترل میشود. همچنین با پیگیری دقیق پس از عمل و انجام آزمایشهای منظم، میتوان از بروز مشکلات جدیتر جلوگیری کرد.
🎙 تغییر در صدا؛ صدایی که شاید موقتاً دگرگون شود
یکی از نگرانیهای رایج پس از جراحی تیروئید، احتمال تغییر صدا یا گرفتگی آن است. این تغییرات ممکن است به دلیل آسیب جزئی به عصبهای حنجره که از نزدیکی غده تیروئید عبور میکنند، ایجاد شود.
علائم آن میتواند شامل:
باشد.
در اغلب موارد، این تغییرات موقتی هستند و با گذشت زمان یا جلسات گفتاردرمانی بهبود پیدا میکنند. اما اگر مشکل ادامهدار بود، پزشک ممکن است درمانهای تخصصیتری را پیشنهاد کند.
پس اگر تغییری در صدای خود حس کردید، آن را نادیده نگیرید؛ صدای شما نشانهای مهم از سلامت درون شماست.
🌬 مشکلات تنفسی؛ نادر اما مهم
در موارد نادر، جراحی تیروئید ممکن است به ساختارهای تنفسی اطراف این غده (مانند نای) فشار وارد کند یا تورم بعد از عمل باعث محدود شدن مسیر تنفسی شود. این وضعیت ممکن است در روزهای ابتدایی پس از عمل ظاهر شود.
نشانههایی مانند:
-
احساس سنگینی در قفسه سینه
-
تنگی نفس یا مشکل در نفسکشیدن
-
صداهای غیرطبیعی هنگام تنفس (استریدور)
نیازمند بررسی فوری توسط پزشک هستند.
✅ چطور با این عوارض کنار بیاییم؟
💡 آگاهی، کلید آرامش است.
وقتی بدانیم ممکن است چه تغییراتی رخ دهد و چگونه باید با آنها برخورد کنیم، دیگر ترسی در کار نخواهد بود.
چند نکته مهم برای مدیریت این عوارض:
-
پیگیریهای منظم پزشکی و آزمایشهای دورهای را جدی بگیرید
-
هر نشانه یا تغییری در بدنتان را بیتوجه رها نکنید — بدنتان با شما حرف میزند، به آن گوش دهید
-
اگر احساس بیحسی، گرفتگی عضلات، تغییر صدا یا تنگی نفس دارید، حتماً با پزشک مشورت کنید
-
رژیم غذایی مناسب، مصرف مکملها و استراحت کافی به بازسازی بدن کمک زیادی میکنند
-
و از همه مهمتر: صبور باشید؛ بدن شما در حال ترمیم است، به او فرصت دهید
🌟 با عشق به زندگی ادامه دهید
درست است که مسیر درمان ممکن است چالشهایی به همراه داشته باشد، اما فراموش نکنید:
هر عارضهای، نشانه پایان نیست.
هر نشانه، فقط یادآوریایست که باید بیشتر مراقب خود باشیم، بیشتر به سلامتمان بها دهیم، و با همراهی پزشک، خانواده و امید، با قدرت به مسیر بهبودی ادامه دهیم.
شما در این مسیر تنها نیستید.
و مهمتر از هر چیز: بدنتان قدرتمندتر از چیزیست که تصور میکنید.
چگونه از سرطان تیروئید پیشگیری کنیم؟
هرچند که برخی عوامل خطر سرطان تیروئید غیرقابل کنترل هستند (مانند ژنتیک و سابقه خانوادگی)، اما میتوان با رعایت برخی نکات، احتمال ابتلا به این بیماری را کاهش داد. پیشگیری همیشه بهتر از درمان است! پس به این توصیهها توجه کنید:
تأمین ید کافی
کمبود ید میتواند یکی از عوامل خطر باشد، به همین دلیل مصرف مواد غذایی غنی از ید مانند نمک یددار، ماهی، لبنیات و تخممرغ میتواند به حفظ سلامت تیروئید کمک کند.
محافظت در برابر اشعه
قرار گرفتن در معرض اشعههای غیرضروری، بهویژه اشعه ایکس و پرتوهای رادیواکتیو، ممکن است خطر ابتلا به سرطان تیروئید را افزایش دهد. اگر نیاز به انجام تصویربرداری دارید، همیشه با پزشک خود مشورت کنید و از انجام پرتوگیری غیرضروری، مخصوصاً در کودکان، پرهیز کنید.
🧬 آگاهی از سابقه خانوادگی؛ نگاهی به گذشته برای محافظت از آینده
اگر در خانواده شما سابقه سرطان تیروئید یا سایر بیماریهای تیروئیدی وجود دارد، بهتر است تحت نظر پزشک باشید و معاینات منظم انجام دهید. گاهی آزمایشهای ژنتیکی نیز میتوانند به تشخیص زودهنگام کمک کنند.
نظارت بر تغییرات جسمی
هرگونه توده در گردن، تغییر در صدا، تورم غدد لنفاوی یا مشکلات بلع را جدی بگیرید. معاینات دورهای توسط پزشک میتواند به تشخیص زودهنگام و جلوگیری از پیشرفت بیماری کمک کند.
با یک سبک زندگی سالم، توجه به بدن خود، و چکاپهای منظم، میتوان گام بزرگی در جهت پیشگیری از سرطان تیروئید برداشت. بدن شما بهترین همراه شماست—به آن گوش دهید
زندگی با سرطان تیروئید: امید، قدرت و مراقبت
زندگی با سرطان تیروئید، چه در حین درمان و چه پس از بهبودی، میتواند چالشهایی به همراه داشته باشد. اما با رعایت برخی نکات، میتوان این مسیر را آسانتر و باکیفیتتر طی کرد. شما تنها نیستید، و با حمایت و مراقبت، میتوانید زندگی سالم و پویایی داشته باشید!
حمایت عاطفی
مهمترین نیروی شما، عشق و حمایت عزیزانتان است!
با دوستان و خانواده صحبت کنید و احساسات خود را بیان کنید.
به گروههای حمایتی بپیوندید تا با افرادی که تجربه مشابهی دارند، ارتباط برقرار کنید.
اگر احساس اضطراب یا افسردگی دارید، مشاوره روانشناسی میتواند به شما کمک کند.
تغذیه سالم و متعادل
مصرف مواد غذایی سرشار از ویتامینها، مواد معدنی و پروتئینهای سالم، سیستم ایمنی شما را تقویت میکند.
از مصرف بیشازحد ید (در موارد خاص) خودداری کنید، مگر اینکه پزشک تجویز کند.
نوشیدن آب کافی و مصرف غذاهای طبیعی، روند بهبودی و سلامت عمومی را تسریع میکند.
ورزش منظم و سبک
فعالیت بدنی باعث کاهش استرس، افزایش انرژی و بهبود خلقوخو میشود.
پیادهروی، یوگا و تمرینهای سبک، به حفظ وزن سالم و تقویت سیستم ایمنی کمک میکنند.
قبل از انجام ورزشهای شدید، با پزشک خود مشورت کنید.
پیگیری منظم پزشکی
انجام معاینات دورهای و آزمایشهای منظم برای اطمینان از سلامت تیروئید، ضروری است.
در صورت مشاهده هرگونه تغییر، بدون تأخیر با پزشک خود مشورت کنید.
مصرف داروها و مکملهای تجویزشده را بهطور دقیق دنبال کنید.
زندگی با سرطان تیروئید پایان راه نیست، بلکه فرصتی برای مراقبت بیشتر از خود، پیدا کردن قدرت درونی و تجربه یک زندگی سالمتر و آگاهانهتر است. شما قویتر از آن هستید که تصور میکنید!

آینده روشن تحقیقات در سرطان تیروئید
تحقیقات پزشکی در زمینه سرطان تیروئید با سرعتی چشمگیر در حال پیشرفت است و امیدهای تازهای برای تشخیص زودهنگام و درمانهای مؤثرتر ایجاد کرده است. در این مسیر، دانشمندان و پزشکان روی روشهای نوین و پیشرفته متمرکز شدهاند که میتوانند تحولی در درمان این بیماری ایجاد کنند.
داروهای هدفمند
پژوهشگران در حال توسعه داروهای هوشمند هستند که مستقیماً به سلولهای سرطانی تیروئید حمله میکنند، بدون اینکه به بافتهای سالم آسیب برسانند.
این روش میتواند باعث افزایش اثربخشی درمان و کاهش عوارض جانبی شود.
تکنیکهای جدید تصویربرداری
فناوریهای نوین مانند هوش مصنوعی و تصویربرداری مولکولی میتوانند به تشخیص زودهنگام سرطان کمک کنند.
این روشها باعث میشوند که حتی کوچکترین تودههای سرطانی نیز شناسایی شوند و درمان در مراحل اولیه آغاز شود.
روشهای ژنتیکی
دانشمندان در حال بررسی ژنهای مرتبط با سرطان تیروئید هستند تا بتوانند تستهای ژنتیکی پیشبینیکننده را توسعه دهند.
این روش میتواند به شناسایی افراد در معرض خطر بالا کمک کند تا قبل از بروز بیماری، اقدامات پیشگیرانه انجام شود.
با این پیشرفتهای چشمگیر، امید به درمان کامل سرطان تیروئید بیش از هر زمان دیگری افزایش یافته است. در آیندهای نهچندان دور، بیماران میتوانند با روشهای دقیقتر و کمتهاجمیتر درمان شوند و زندگی سالمتری را تجربه کنند
حمایتهای اجتماعی و روانی: ستونهای استوار در مسیر بهبودی
مواجهه با سرطان تیروئید تنها یک چالش جسمی نیست، بلکه میتواند از نظر عاطفی و روانی نیز تأثیرات عمیقی داشته باشد. این بیماری ممکن است احساس ترس، اضطراب و نگرانی را در فرد و خانوادهاش ایجاد کند، اما حمایت اجتماعی و روانی میتواند راه را برای یک بهبودی آرامتر و امیدوارانهتر هموار کند.
گروههای حمایتی
ارتباط با افرادی که تجربه مشابهی دارند میتواند باعث ایجاد حس همدلی و کاهش احساس تنهایی شود.
این گروهها معمولاً شامل جلسات گفتوگو، مشاوره و فعالیتهای مشترک هستند که به بیماران کمک میکند تا تجربیات خود را به اشتراک بگذارند و از راهکارهای دیگران بهرهمند شوند.
🧠 مشاوره روانی و رواندرمانی؛ نجاتبخشی برای روح خسته
سرطان تنها به جسم حمله نمیکند. گاهی روح انسان را خستهتر از هر عضو دیگری میسازد. دردهای جسمانی با داروها آرام میگیرند، اما دردهای خاموش درون، آن زخمهای نامرئی، گاهی بیصدا آدمی را از درون فرو میریزند.
اینجاست که مشاوره روانی و رواندرمانی به صحنه میآید؛ نه صرفاً بهعنوان یک ابزار درمانی، بلکه بهعنوان دوستی مطمئن، دستی گرم و دلی آگاه که میتواند فرد را در میان طوفان احساسات، نجات دهد و به سوی آرامش هدایت کند.
🌧 وقتی دلتنگی و ترس بیصدا هجوم میآورند
بیمار مبتلا به سرطان تیروئید ممکن است با طیف گستردهای از احساسات مواجه شود؛ از ترس از آینده، اضطراب ناشی از نتایج آزمایشها، تا اندوهی که گاه حتی خودش هم دلیلش را نمیداند.
این احساسات طبیعیاند، اما اگر بیپاسخ رها شوند، میتوانند به افسردگی، بیخوابی، خشم یا حتی انزوای عاطفی تبدیل شوند. مشاوره با یک روانشناس متخصص میتواند همچون پنجرهای به سوی نور باشد — جایی که بیمار یاد میگیرد چگونه با این احساسات کنار بیاید، آنها را بشناسد، بپذیرد و سرانجام از آنها عبور کند.
🌿 آموزش مهارتهای ذهنی برای داشتن زندگی باکیفیت
رواندرمانی فقط حرفزدن نیست؛ آموزش است.
در جلسات مشاوره، فرد یاد میگیرد چگونه استرسهای روزمره را مدیریت کند، چگونه در برابر افکار منفی ایستادگی کند و مهمتر از همه، چگونه با مهربانی بیشتری با خودش رفتار کند.
تکنیکهایی مثل:
-
مدیتیشن و ذهنآگاهی (Mindfulness) برای آرام کردن ذهن و تمرکز بر لحظه حال
-
تمرینات تنفسی برای رهایی فوری از اضطراب
-
مثبتاندیشی واقعگرایانه که دیدگاه بیمار را نسبت به زندگی، بیماری و آینده تغییر میدهد
-
نوشتن احساسات و تخلیه روانی برای رهایی از فشارهای درونی
-
و حتی تمرینات ساده شادیآفرین مثل قدردانی روزانه یا گوش دادن به موسیقی آرامشبخش
این مهارتها نهتنها در دوران بیماری، بلکه در تمام زندگی فرد نقشآفرین خواهند بود.
🛡 رواندرمانی؛ سلاح درونی در برابر ناامیدی
وقتی بیمار یاد میگیرد که افکارش را زیر ذرهبین ببرد، احساساتش را تحلیل کند، و خودش را همانگونه که هست بپذیرد، تبدیل به جنگجویی درونی میشود؛ کسی که دیگر منتظر نیست تا فقط داروها او را نجات دهند، بلکه خودش نیز در مسیر درمان، فعالانه گام برمیدارد.
💡 یک تصمیم ساده، یک تغییر بزرگ
گرفتن وقت مشاوره روانی شاید در ظاهر قدم کوچکی باشد، اما در واقع، آغازی برای بازسازی درون است.
در این مسیر، بیمار یاد میگیرد که تنها نیست، که احساساتش نادرست یا شرمآور نیستند، و مهمتر از همه، یاد میگیرد که حتی در میانه رنج هم میتوان به آرامش رسید.
در نهایت، رواندرمانی نهفقط به بهبودی روان کمک میکند، بلکه خود سلامتی جسم را نیز تسریع میبخشد.
زیرا ذهن آرام، معجزه میآفریند. 🌟
💞 حمایت خانواده و دوستان؛ ستون محکم روح در روزهای سخت
در مواجهه با بیماری، بهویژه بیماریای چون سرطان تیروئید، تنها چیزی که میتواند قلب خسته یک انسان را گرم نگه دارد، چیزی فراتر از دارو و درمانهای پزشکی است… حضور صادقانه و مهربانانه عزیزانش.
در روزهایی که ذهن بیمار درگیر است و دلش پر از سؤال و نگرانی، در روزهایی که جسمش خسته و روحش شکننده است، وجود یک همراه، یک دوست، یک آغوش امن — میتواند معجزهای خاموش باشد.
گاهی تنها چیزی که بیمار نیاز دارد، نه توصیهای پزشکی یا حرفهای پرطمطراق، بلکه فقط شنیدهشدن است. فقط یک نفر که بنشیند، سکوت کند، گوش کند و بدون قضاوت، فقط «باشد».
🌟 قدرت یک حضور ساده
ممکن است تصور کنیم کار زیادی از ما ساخته نیست؛ اما حقیقت این است که گاهی سادهترین چیزها، عمیقترین تأثیرها را دارند.
یک فنجان چای داغ که برایش میریزیم…
کمک در انجام کارهای ساده خانه…
یک پیادهروی کوتاه در یک روز آفتابی…
یا حتی یک لبخند گرم، نگاهی پر از عشق، و گفتن این جمله که “کنارت هستم، تا آخرش.”
همهی اینها، همان انرژیهای شفابخشی هستند که داروها قادر به تأمینشان نیستند.
🌈 ساختن محیطی پر از امید
محیطی که بیمار در آن زندگی میکند، مثل خاکی است که ریشهی امید را در دلش میکارد. محیطی پر از عشق، آرامش، لبخند، و باور به بهتر شدن، میتواند روح بیمار را آرام کند، سیستم ایمنیاش را تقویت کند و حتی روند درمان را سریعتر کند.
خانواده و دوستان، با ایجاد چنین فضایی، در حقیقت بخشی از فرآیند درمان میشوند — یک درمانگر خاموش اما قدرتمند.
❤️ قدرت لمس عاطفی
بیمارانی که از حمایت عاطفی برخوردارند، اغلب اعتمادبهنفس بیشتری دارند، کمتر احساس ترس و تنهایی میکنند و بهتر میتوانند با عوارض جسمی و روانی بیماری کنار بیایند.
آنها میدانند که اگر زمین بخورند، دستی هست که بلندشان کند. اگر اشکی جاری شود، شانهای هست که بر آن تکیه کنند.
این حمایت، قدرتی بیانتها درون آنها خلق میکند؛ قدرتی که از دل تردیدها و ترسها، جادهای روشن به سمت امید و بهبودی میسازد.
و یک یادآوری مهم…
گاهی فراموش میکنیم که حمایت کردن، فقط وظیفه پزشکان یا رواندرمانگران نیست. ما، بهعنوان اعضای خانواده، دوستان یا حتی همکاران، نقشهایی کلیدی در این مسیر ایفا میکنیم.
ممکن است ندانیم دقیقاً چه بگوییم یا چه کنیم، اما نگران نباشید… همین که هستید، همین که کنارشان میمانید، همین که با دلتان حضور دارید، کافیست.
هیچکس نباید این مسیر را تنها طی کند.
با هم بودن، ما را قویتر میکند.
با هم بودن، ما را به زندگی بازمیگرداند.
با هم، میتوانیم حتی تاریکترین شبها را پشت سر بگذاریم…
پیگیریهای پس از درمان سرطان تیروئید
وقتی مرحله درمان سرطان تیروئید به پایان میرسد، بسیاری تصور میکنند که همه چیز تمام شده و میتوان نفس راحتی کشید. بله، این پایان یک جنگ بزرگ است… اما حقیقت این است که پایان درمان، آغاز فصل تازهای از زندگی است. فصلی که در آن باید با دقت، صبر و عشق به خود، گام به گام مراقب بود تا مسیر بهبودی کامل با اطمینان طی شود.
در این مرحله، بدن شما مثل زمینی است که از طوفانی سهمگین عبور کرده؛ ممکن است هنوز آثار طوفان باقی مانده باشد، یا ریشههایی پنهان در خاک مانده باشند که نیاز به بررسی دقیق دارند.
به همین دلیل، پیگیریهای پس از درمان نه یک توصیه ساده، بلکه بخش حیاتی و ضروری از مسیر سلامتی دوباره است.
🌿 ۱. آزمایشهای دورهای: گوش دادن به صدای درون بدن
بعد از درمان، شما نیاز دارید با دقت بیشتری به زبان بیصدای بدنتان گوش دهید. آزمایشهای خونی منظم برای اندازهگیری سطح هورمونهای تیروئید و بررسی میزان تیروگلوبولین، درست مانند چراغهای راهنما در یک مسیر تاریک هستند.
تیروگلوبولین، پروتئینی است که اگر در خون دیده شود، ممکن است نشانهای از بازگشت تومور باشد. بنابراین، بررسی مداوم آن یعنی پیشگیری پیش از وقوع خطر.
این آزمایشها به پزشک شما کمک میکنند تا هر نشانه کوچک و پنهانی از عود بیماری را شناسایی کرده و با آن مقابله کند، پیش از آنکه فرصتی برای رشد دوباره پیدا کند.
🖼️ ۲. تصویربرداریهای دقیق: تصویر روشن از درون
گاهی اوقات، چیزی که در ظاهر دیده نمیشود، در درون بدن در حال شکلگیری است. پزشکان ممکن است برای اطمینان از وضعیت سلامت شما، از سونوگرافیهای دورهای گردن، اسکنهای I-131، یا حتی PET اسکن استفاده کنند. این تصاویر، همچون نقشههایی دقیق از آنچه در بدن میگذرد، میتوانند هر نقطه مشکوک، کوچکترین توده یا ناهنجاری را آشکار کنند.
با این ابزارها، میتوان مطمئن شد که نهتنها تیروئید، بلکه نواحی اطراف آن نیز در سلامت کامل هستند.
💊 ۳. تنظیم داروها: تعادل بدن، تعادل زندگی
پس از درمانهایی مانند جراحی تیروئید یا درمان با ید رادیواکتیو، بدن شما دیگر قادر به تولید هورمون تیروئید بهطور طبیعی نیست. در اینجا، داروهای جایگزین هورمون وارد صحنه میشوند تا نقش غدهی تیروئید را ایفا کنند و سوختوساز بدن را در تعادل نگه دارند.
اما این تنظیم یک کار یکباره نیست. ممکن است نیاز باشد دوز داروها بر اساس شرایط جدید بدنتان، سطح انرژی، خلقوخو، ضربان قلب و حتی کیفیت خواب، بارها و بارها بازبینی و اصلاح شود.
پزشک متخصص شما، با بررسی مداوم سطح هورمونها، دقیقاً مشخص میکند که چه مقدار دارو برای شما مناسب است — نه بیشتر و نه کمتر.
و اما مهمتر از همه…
پیگیری پس از درمان فقط یک کار پزشکی نیست؛ نمایشی از عشق به خود است.
یادآوری این است که بدن ما، پس از تمام آنچه گذرانده، مستحق مراقبت بیشتر، نوازش بیشتر و توجه مداومتری است. این مسیر ممکن است گاهی سخت باشد، اما یادمان نرود:
ما تا همینجا هم، قهرمانانه پیش آمدهایم.
پس بیایید هر جلسه چکاپ، هر آزمایش خون، هر تصویربرداری و هر نسخه دارویی را نه بهعنوان دردسر، بلکه بهعنوان گامهایی ارزشمند در مسیر بهبودی کامل ببینیم.
زیرا زندگی هنوز ادامه دارد… و آیندهای روشن در انتظار ماست. 🌅
مطالب مرتبط: