پرستاری در منزل برای بیمارانی که تنها زندگی میکنند:زندگی در تنهایی، بهویژه برای سالمندان یا بیماران مزمن، میتواند چالشها و نگرانیهای متعددی را برای خود فرد و خانوادهاش به وجود آورد. در بسیاری از موارد، فرزندان و نزدیکان ممکن است به دلیل دوری جغرافیایی، مشغله کاری یا عدم توانایی در ارائه مراقبتهای تخصصی، نتوانند بهطور شبانهروزی در کنار عزیز خود باشند.
در این شرایط، خدمات پرستاری در منزل نقش یک راهحل جامع، ایمن و حمایتکننده را ایفا میکند. این خدمات نه تنها نیازهای پزشکی را برطرف میکنند، بلکه فقدان حضور خانواده را نیز با یک همراهی حرفهای و دلسوزانه جایگزین مینمایند و به افراد کمک میکنند تا استقلال و کرامت خود را حفظ کنند.
۱. امنیت ۲۴ ساعته: پایان دادن به نگرانیهای ناشی از تنهایی
بزرگترین دغدغه برای خانواده فردی که تنها زندگی میکند، احتمال وقوع حوادث ناگهانی یا وخامت سریع شرایط پزشکی بدون حضور شاهد است. پرستاری در منزل، یک شبکه ایمنی دائمی ایجاد میکند.
الف. نظارت بر فوریتهای پزشکی و حوادث
-
کشف و پاسخ فوری: تضمین بقا با حفظ فاصله طلایی (Golden Hour) در منزل
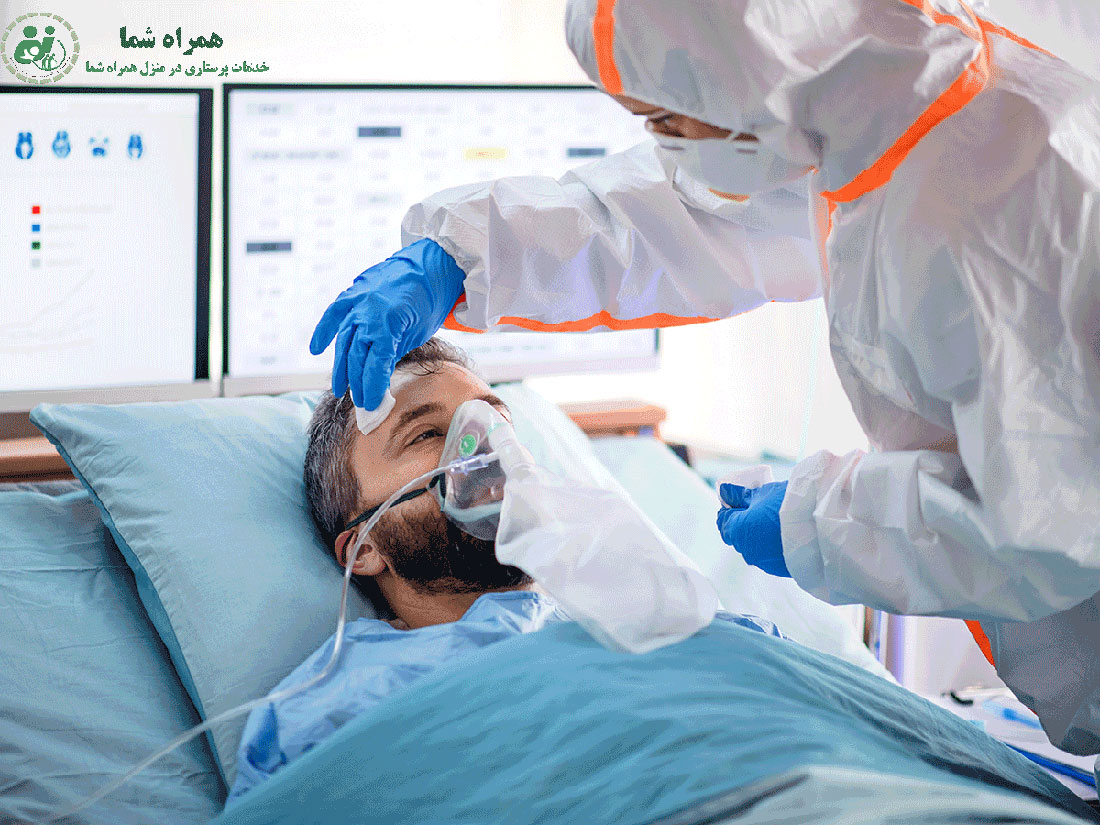
حضور مستمر یک پرستار متخصص در کنار بیمار، بهویژه برای افرادی که تنها زندگی میکنند یا دارای بیماریهای زمینهای هستند، یک شبکه ایمنی حیاتی است. این حضور فوری در لحظات بحرانی، تفاوت بین یک حادثه ناگوار و یک فاجعه جبرانناپذیر را رقم میزند. پرستار، نه تنها یک مراقب روزمره، بلکه یک واحد پاسخ سریع بالینی است.
۱. اهمیت استراتژیک «فاصله طلایی» در مداخلات پزشکی
مفهوم “فاصله طلایی” (Golden Hour) به معنای بازه زمانی حیاتی، معمولاً اولین ۶۰ دقیقه پس از وقوع یک آسیب یا فوریت پزشکی حاد (مانند سکته مغزی یا قلبی)، است. اقدام سریع در این بازه تأثیر چشمگیری بر شانس بقا و کاهش آسیبهای طولانیمدت به بافتهای حیاتی (مانند مغز و قلب) دارد.
- زمان، بافت است: در فوریتهایی نظیر سکته مغزی (Stroke)، هر دقیقه تأخیر در شروع درمان میتواند میلیونها سلول مغزی را از بین ببرد. حضور پرستار، به محض مشاهده اولین علائم (مانند اختلال تکلم، ضعف ناگهانی اندامها یا فلج صورت)، تشخیص زودهنگام را ممکن میسازد و فاصله زمانی حیاتی را تا رسیدن آمبولانس و شروع درمانهای تخصصی بیمارستانی حفظ میکند.
- ثبات قلبی-عروقی: در موارد سکته قلبی (Myocardial Infarction) یا آریتمیهای حاد، پرستار میتواند با پایش علائم حیاتی، مدیریت اولیه درد و آمادهسازی بیمار برای انتقال ایمن، نقش اصلی در تثبیت وضعیت بیمار ایفا کند.
-

پرستاری در منزل برای افراد تنها
۲. نقش فوری پرستار: از ارزیابی تا تثبیت اولیه
حضور پرستار در لحظه، فراتر از صرفاً “تماس با اورژانس” است. پرستار بر اساس دانش بالینی خود، اقدامات مهمی را بلافاصله آغاز میکند:
الف. ارزیابی سریع و متمرکز
- کنترل ABC: پرستار فوراً وضعیت راه هوایی (Airway)، تنفس (Breathing) و گردش خون (Circulation) بیمار را بررسی کرده و در صورت نیاز به احیای قلبی-ریوی (CPR)، آن را آغاز میکند.
- تشخیص زودهنگام علائم: برای مثال، در صورت مشکوک شدن به سکته مغزی، پرستار تستهای ارزیابی اولیه مانند FAST (صورت، بازو، تکلم، زمان) را انجام داده و با ارائه اطلاعات دقیق به اورژانس، فرآیند درمانی بیمارستانی را تسهیل میکند.
ب. مداخله تخصصی برای تثبیت وضعیت
- مدیریت افت قند خون (هیپوگلیسمی): افت شدید قند خون یک فوریت عصبی است. پرستار، برخلاف یک فرد عادی، بلافاصله وضعیت قند خون را با دستگاه گلوکومتر چک کرده و با تزریق سریع آمپولهای گلوکز یا استفاده از ژلهای زیر زبانی و یا خوراندن نوشیدنیهای قندی، از آسیبهای مغزی جلوگیری میکند.
- مدیریت زمین خوردن: در صورت افتادن بیمار، که در سالمندان بسیار شایع است، پرستار با دانش تخصصی خود، از جابجایی نادرست بیمار که میتواند منجر به آسیبهای ثانویه جدی (مانند تشدید شکستگی لگن یا آسیب نخاعی) شود، جلوگیری کرده و وضعیت بیمار را تا رسیدن تیم متخصص، ثابت نگه میدارد.
۳. کاهش عوارض و تسریع روند بازیابی
حضور فوری پرستار نه تنها جان بیمار را نجات میدهد، بلکه تأثیر مستقیم بر کاهش عوارض طولانیمدت و هزینههای درمانی دارد. مداخلات سریع در منزل تضمین میکند که بیمار در بهترین وضعیت ممکن به مرکز درمانی منتقل شود، که این امر به نوبه خود، زمان بستری در بیمارستان را کاهش داده و احتمال بازیابی کامل (Recovery) را افزایش میدهد.
در نهایت، حضور پرستار در منزل، امنیت روانی را برای فرد تنها و همچنین آسودگی خاطر را برای خانواده دور از او به ارمغان میآورد، با این علم که در لحظات سرنوشتساز، یک متخصص بالینی در کنار اوست.
-
مدیریت اورژانس و هماهنگی دقیق با تیمهای درمانی: نقش حیاتی پرستار در لحظات حساس
یکی از باارزشترین خدمات پرستاری در منزل، توانایی مدیریت موقعیتهای اضطراری پزشکی است. این فرآیند بسیار فراتر از یک تماس تلفنی ساده با اورژانس است؛ بلکه یک زنجیره اقدامات حیاتی، سنجیده و هدفمند است که توسط یک متخصص بالینی اجرا میشود.
۱. ارزیابی سریع و حفظ خونسردی: محور مدیریت بحران
تثبیت روانی محیط و حفظ خونسردی: توانایی منحصر به فرد پرستار در مواجهه با بحران
در لحظاتی که یک فوریت پزشکی حاد رخ میدهد – خواه یک حمله قلبی ناگهانی، تشنج غیرمنتظره، یا افت شدید و سریع سطح هوشیاری – اولین واکنش طبیعی اطرافیان، وحشت و هرج و مرج است. این آشفتگی، که تحت عنوان “پاسخ شوک” شناخته میشود، توانایی تصمیمگیری سریع و درست را از بین برده و خود میتواند زمان طلایی درمان را به خطر اندازد.
اما یک پرستار آموزشدیده و متخصص در منزل، دارای ظرفیت منحصر به فردی برای غلبه بر این هرج و مرج است:
۱. حفظ آرامش در مقابل شوک: فیلتر کردن نویزهای محیطی
- مدیریت احساسات تحت فشار: پرستاران به طور مستمر در مواجهه با شرایط تهدیدکننده حیات، آموزش دیدهاند. این آموزش به آنها کمک میکند تا احساسات و اضطراب خود را کنترل کرده و تنها بر روی نیازهای حیاتی و فوری بیمار تمرکز کنند. این توانایی فیلتر کردن “نویز” وحشت و تمرکز بر “سیگنال” بالینی، اساسیترین تفاوت بین یک مراقب عادی و یک متخصص است.
- تثبیت روانشناختی محیط: پرستار با حفظ خونسردی کامل، عملاً نظم را به محیط بازمیگرداند. این آرامش ظاهری، که برآمده از اعتماد به دانش و مهارت است، به بیمار و سایر اعضای خانواده نیز منتقل میشود و از بروز اقدامات شتابزده، اشتباه یا مضر (مانند جابجایی نادرست بیمار) جلوگیری میکند.
- پیشگیری از “فریز شدن” تصمیمگیری: در بحران، افراد ناآگاه ممکن است دچار فلج تحلیلی یا “فریز شدن” شوند. اما پرستار بلافاصله شروع به اجرای چکلیستهای ذهنی استاندارد (مانند کنترل راه هوایی، تنفس، و گردش خون) میکند و با عملگرایی خود، مدیریت صحنه را به دست میگیرد.
۲. تثبیت محیط و نقشآفرینی مؤثر
- تخصیص وظایف مؤثر: در صورت حضور اعضای خانواده، پرستار با خونسردی و وضوح دستورالعملهای ساده و قابل اجرا (مانند “با اورژانس تماس بگیر و بگو پرستار اینجا است”، “لطفاً داروهای بیمار را بیاورید”، یا “مقداری حوله گرم آماده کنید”) را ارائه میدهد. این تقسیم وظایف، به جای ترس و درماندگی، حس مفید بودن و کنترل شرایط را به خانواده القا میکند.
- محافظت از بیمار در برابر آسیبهای ثانویه: پرستار از تجمع افراد و ایجاد ترافیک در اطراف بیمار جلوگیری کرده و با تثبیت فیزیکی محیط و اطراف بیمار (مانند دور کردن اشیاء تیز در هنگام تشنج)، مانع از آسیبهای ثانویه میشود.
در نهایت، حفظ آرامش توسط پرستار در لحظات بحرانی، نه تنها یک صفت شخصیتی است، بلکه یک مهارت بالینی حیاتی است که به او امکان میدهد تا فرآیند ارزیابی، انجام اقدامات اولیه و هماهنگی با تیمهای اورژانس را با بالاترین دقت و سرعت ممکن انجام دهد و شانس بیمار برای بهبودی کامل را به حداکثر برساند.
-
ارزیابی سریع بالینی (Rapid Assessment): شالوده تصمیمگیری در شرایط اضطراری
ارزیابی سریع بالینی به عنوان اولین اقدام تخصصی پرستار در مواجهه با یک فوریت پزشکی، نه یک مشاهده ساده، بلکه یک فرآیند سیستماتیک، هدفمند و زمانبندیشده است. این ارزیابی باید در عرض چند دقیقه انجام شود تا فوراً وضعیت حیاتی بیمار مشخص شده و اقدامات نجاتبخش آغاز گردند. این اطلاعات جمعآوریشده، مبنای تمامی مداخلات پرستاری و همچنین راهنمای تیمهای اورژانس در بیمارستان خواهد بود.
۱. اصول سهگانه ارزیابی فوری: تمرکز بر بقا (ABC)
در لحظات بحرانی، اولویت پرستار ارزیابی مهمترین شاخصهای بقا است که به عنوان (ABC) شناخته میشوند:
- راه هوایی (Airway): ارزیابی فوری باز بودن مسیر تنفسی و اطمینان از عدم وجود انسداد (مانند استفراغ یا زبان کوچک).
- تنفس (Breathing): بررسی سرعت، عمق و کیفیت تنفس بیمار. آیا تنفس سطحی، سریع یا پر سر و صدا است؟ آیا بیمار دچار تنگی نفس یا کبودی (سیانوز) است؟
- گردش خون (Circulation): ارزیابی ضربان قلب، فشار خون و نبض محیطی برای بررسی کفایت گردش خون و خونرسانی به اندامها. بررسی رنگ و گرمای پوست نیز شاخصهای مهمی هستند.
۲. ارزیابی دقیق وضعیت عصبی و هوشیاری
پس از اطمینان از پایداری اولیه ABC، پرستار به سرعت وضعیت سیستم عصبی مرکزی را ارزیابی میکند:
- سطح هوشیاری (Level of Consciousness): استفاده از مقیاسهایی مانند AVPU (Alert-Voice-Pain-Unresponsive) یا مقیاس تخصصیتر گلاسکو کما اسکیل (GCS) برای تعیین میزان پاسخگویی بیمار به محرکهای کلامی یا دردناک. افت ناگهانی هوشیاری میتواند نشانگر سکته، مسمومیت یا عوارض متابولیک (مانند کمای دیابتی) باشد.
- ارزیابی سریع مردمکها: بررسی اندازه، شکل و واکنش مردمکها به نور، که اطلاعات حیاتی در مورد آسیبهای مغزی یا مصرف داروها میدهد.
-

پرستاری در منزل برای افراد تنها
۳. جمعآوری دادههای حیاتی و سوابق کلیدی
در حین ارزیابی وضعیت فعلی، پرستار به طور همزمان اطلاعات پیشین و جزئیات شروع علائم را جمعآوری میکند تا تصویر بالینی کامل شود. این اطلاعات معمولاً تحت عنوان SAMPLE یا OPQRST جمعآوری میشود:
- زمان دقیق شروع علائم: این مهمترین اطلاعات در فوریتهایی مانند سکته مغزی است؛ چرا که تعیینکننده مناسب بودن بیمار برای دریافت درمانهای حلکننده لخته (Thrombolysis) است.
- ماهیت درد و علائم اصلی: جزئیات دقیق درد (محل، انتشار، شدت و نوع آن) در تشخیص حمله قلبی، آپاندیسیت یا پارگی آنوریسم حیاتی است.
- سوابق پزشکی مرتبط: جمعآوری سریع اطلاعات در مورد بیماریهای زمینهای مزمن (مانند دیابت، فشار خون بالا، سابقه قلبی)، حساسیتهای دارویی و داروهایی که بیمار اخیراً مصرف کرده است.
این ارزیابی تخصصی و منظم، به پرستار در منزل این امکان را میدهد که در کسری از ثانیه، شرایط را بهدرستی تشخیص داده، مداخلات اولویتدار را اجرا کند و دقیقترین گزارش ممکن را به تیمهای اورژانس ارائه دهد تا درمان تخصصی بیمارستانی بدون اتلاف وقت آغاز شود.
۲. اقدامات اولیه حیاتی (First Aid & CPR)
پس از ارزیابی، پرستار بلافاصله مداخلات اولیه را آغاز میکند که میتواند جان بیمار را تا زمان رسیدن اورژانس نجات دهد:
- مدیریت راه هوایی (Airway Management): در صورت انسداد یا مشکل تنفسی، پرستار اقدامات لازم برای باز کردن راه هوایی و اطمینان از اکسیژنرسانی را انجام میدهد.
- شروع احیای قلبی-ریوی (CPR): در صورت قطع تنفس یا ایست قلبی، پرستار میتواند بلافاصله عملیات CPR را آغاز کند. هر دقیقه تأخیر در CPR، شانس بقا را تا ۱۰ درصد کاهش میدهد.
- موقعیتدهی ایمن بیمار: در شرایطی مانند تشنج، غش یا سکته، پرستار بیمار را در وضعیت ایمن (Recovery Position) قرار میدهد تا از آسیب فیزیکی بیشتر، یا آسپیراسیون (ورود محتویات معده به ریهها) جلوگیری شود.
۳. هماهنگی مؤثر و هدفمند با تیمهای اورژانس
کیفیت اطلاعاتی که پرستار به تیم اورژانس ارائه میدهد، تعیینکننده سرعت و ماهیت پاسخ تیم فوریتهای پزشکی است. این هماهنگی چند وجهی شامل موارد زیر است:
- ارائه اطلاعات دقیق و فشرده: پرستار در تماس با اپراتور اورژانس، نه تنها آدرس دقیق، بلکه یک گزارش بالینی فشرده و تخصصی ارائه میدهد (مثلاً “افت فشار شدید به همراه نبض نامنظم، مشکوک به آریتمی قلبی”). این جزئیات، اورژانس را قادر میسازد تا با تجهیزات مناسبتر و سرعت عمل بیشتر به محل اعزام شود.
- مشاوره و دریافت دستورات پزشکی (Verbal Orders): پرستار در صورت لزوم، میتواند با پزشک معالج یا پزشک کشیک اورژانس تماس گرفته و در مورد ادامه اقدامات حمایتی، تا زمان رسیدن تیمهای امدادی، دستورات دارویی یا درمانی لازم را دریافت و اجرا کند.
- آمادهسازی برای انتقال: پرستار تمامی مدارک پزشکی، لیست داروها، سوابق حساسیتها و آخرین نتایج آزمایشگاهی بیمار را آماده کرده و بیمار را برای انتقال سریع و ایمن به مرکز درمانی، مهیا میسازد.
این سطح از مدیریت بحران توسط پرستار در منزل، نقش یک پل نجات را ایفا کرده و مطمئن میشود که بیمار در حساسترین زمان ممکن، بالاترین سطح مراقبت استاندارد را دریافت میکند.
ب. مدیریت خطرات فیزیکی محیط
- ارزیابی و ایمنسازی منزل: پرستار محیط زندگی فرد را از نظر خطرات سقوط (مانند سیمهای برق، فرشهای لغزنده) یا آتشسوزی ارزیابی کرده و اصلاحات ضروری را برای جلوگیری از حوادث پیشبینینشده پیشنهاد و اجرا میکند.
- امنیت در برابر ورود غیرمجاز: با حضور یک نیروی متخصص و آموزشدیده در منزل، امنیت کلی خانه بهبود یافته و نگرانیها در مورد افراد ناشناس و خطرات احتمالی کاهش مییابد.
۲. مدیریت جامع سلامت: از داروها تا پایشهای حیاتی
برای افرادی که تنها زندگی میکنند، رعایت دقیق رژیم دارویی و پیگیری امور درمانی دشوار است. پرستار یک ناظر و مجری دقیق برنامههای درمانی است.
الف. کنترل دقیق داروها
- سیستم مدیریت دارو: پرستار با سازماندهی داروها در دوزها و زمانهای مشخص، خطر فراموشی یا مصرف مضاعف دارو را کاملاً از بین میبرد.
- تزریقات و درمانهای تخصصی: انجام تزریقات (مانند انسولین یا داروهای آنتیبیوتیک)، وصل سرم، و مراقبتهای تخصصی پزشکی در منزل انجام میشود که نیاز به مراجعه مکرر و پرزحمت به درمانگاه را حذف میکند.
ب. پایش منظم وضعیت سلامت
- ثبت و تحلیل علائم حیاتی: نظارت مستمر بر فشار خون، قند خون، ضربان قلب و دمای بدن انجام میگیرد. این دادهها به صورت دقیق ثبت شده و گزارشهای کاملی از روند سلامت فرد برای پزشک تهیه میشود.
- تشخیص زودهنگام تغییرات: پرستار قادر است تغییرات جزئی در رفتار، وضعیت روحی یا علائم جسمی بیمار را که نشاندهنده شروع یک بیماری جدید یا بدتر شدن وضعیت موجود است، به سرعت تشخیص دهد و پیش از جدی شدن مشکل، مداخله نماید.
۳. حمایت روانی و اجتماعی: غلبه بر انزوای عاطفی
تنهایی در درازمدت میتواند منجر به انزوای اجتماعی، افسردگی و زوال شناختی شود. پرستار نقش یک همراه دلسوز و فعال را ایفا میکند.
الف. جلوگیری از انزوای عاطفی
- همراهی و گفتگو: پرستار با گفتگوهای هدفمند و فعال، فضای روانی منزل را گرم نگه میدارد. این همراهی عاطفی، از افت کیفیت زندگی ناشی از تنهایی جلوگیری میکند.
- فعالیتهای حمایتی: تشویق فرد به انجام فعالیتهای ساده فیزیکی (مانند پیادهروی سبک)، ذهنی (مانند حل جدول یا بازیهای فکری) و اجتماعی (مانند برقراری تماس تلفنی با دوستان) به حفظ تواناییهای شناختی و جسمی کمک میکند.
ب. حفظ ارتباط با خانواده و جامعه
- پل ارتباطی با خانواده: پرستار بهعنوان چشم و گوش خانواده عمل کرده و گزارشهای روزانه و هفتگی دقیقی از وضعیت جسمی، روحی و تغییرات رفتاری بیمار به اطلاع آنها میرساند. این امر فاصله عاطفی را کاهش داده و آرامش خاطر خانواده را فراهم میسازد.
- هماهنگی با امور بیرونی: کمک به برنامهریزی برای ویزیتهای پزشکی، مدیریت قرارهای ملاقات، و پیگیری امور مالی و اداری ساده (در صورت نیاز و با توافق خانواده) بخشی از خدمات حمایتی است.
۴. حفظ کرامت و استقلال: تسهیل زندگی روزمره
یکی از مزایای اصلی پرستاری در منزل برای افراد تنها، کمک به حفظ استقلال آنها تا حد امکان است.
- کمک در امور شخصی و بهداشتی: ارائه کمکهای لازم در استحمام، لباس پوشیدن، و بهداشت شخصی با حفظ حداکثری حریم خصوصی و کرامت فرد.
- مدیریت تغذیه و تهیه غذا: برنامهریزی برای رژیم غذایی سالم و متناسب با وضعیت پزشکی فرد، تهیه غذاهای تازه و مقوی و اطمینان از مصرف کافی مایعات.
- کمک به جابجایی: کمک ایمن به فرد برای حرکت در منزل، استفاده از وسایل کمکی و پیشگیری از سقوط هنگام استفاده از تخت یا سرویس بهداشتی.
-

پرستاری در منزل برای افراد تنها
انتخاب “همراه شما” برای زندگی ایمنتر و آسودهتر
در شرایطی که عزیز شما به تنهایی زندگی میکند، “خدمات پرستاری در منزل همراه شما” نه تنها یک پرستار، بلکه یک محافظ، ناظر و همراه دلسوز را به خانه او اعزام میکند. ما متعهد به ارائه بالاترین سطح مراقبتهای تخصصی و حمایتی هستیم تا کرامت و استقلال فرد حفظ شده و خانوادهها بتوانند با آرامش خاطر به زندگی روزمره خود بپردازند.
با انتخاب “خدمات پرستاری در منزل همراه شما”، دیگر نگران تنهایی و امنیت عزیزتان نباشید. برای دریافت مشاوره تخصصی و طراحی یک برنامه مراقبتی شخصیسازی شده، همین امروز با ما تماس بگیرید.
مطالب مرتبط :