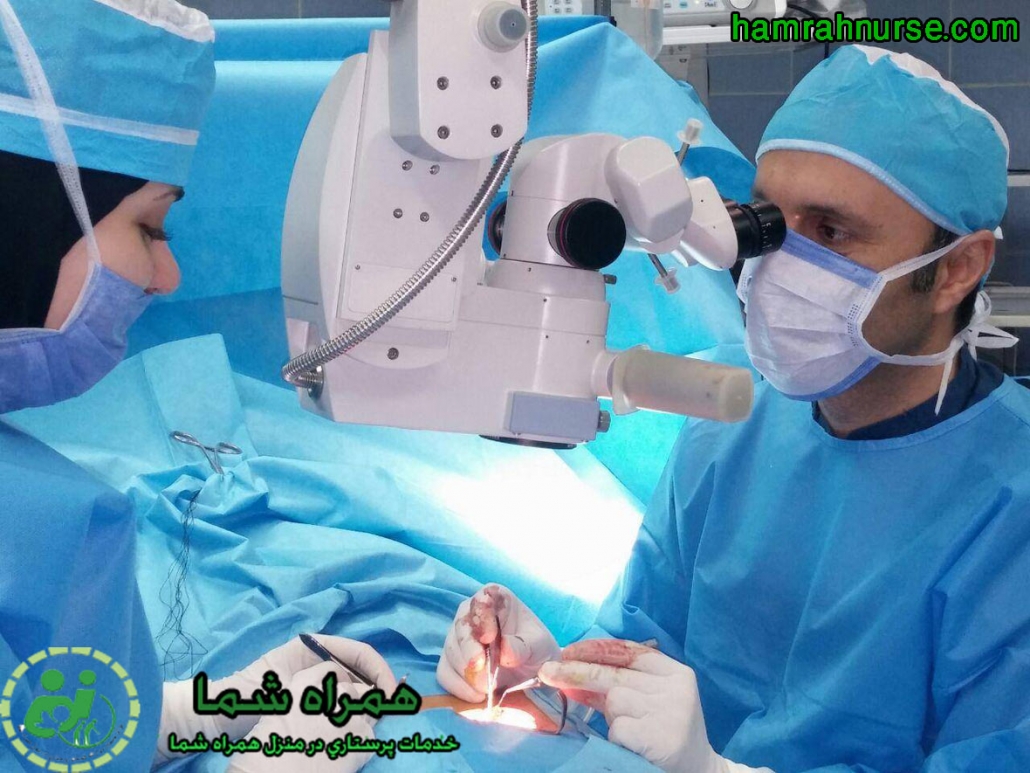
خدمات پرستاری در منزل برای بیماران بعد از جراحی: (Postoperative care) : بعد از انجام عمل جراحی، مریض مدتی در محلی در کنار اطاق عمل به نام ریکاوری Recovery room میماند. یک ساعت بعد از بیهوشی اهمیت زیادی دارد و در این مدت مریض میبایست دقیقا تحت نظر باشدتا آثار داروهای بیهوشی به طور کامل از بین بروند و سیستم های مختلف بدن بخصوص سیستم قلبی عروقی بتوانند کنترل مجدد بدن را در اختیار بگیرند. در این مدت مریض بوسیله پرستاران خبره تحت نظر بوده و بعد از این که مریض هوشیاری خود را بطور کامل بدست آورد به بخش منتقل می شود.
ضرورت مراقبت پرستاری بعد از عمل های جراحی
گیجی بعد از عمل
در بخش مریض امکان دارد تا مدتی حالت گیجی داشته باشد. این وضعیت به علت داروهای بیهوشی یا به علت کم خونی ناشی از خونریزی حین عمل میباشد. حالت گیجی مریض به تدریج بهبود میابد.
خوردن و آشامیدن
اگر جراحی مریض با بیهوشی عمومی انجام شده میباشد، تا چند ساعت نبایستی چیزی برای خوردن به او داده شود. بعد از چند ساعت، می توان پس از کسب اجازه از پرستار اول چند قاشق آب به وی داد و اگر تحمل نمود و دچار ناراحتی نشد می توان بتدریج به او مایعات بیشتری داد.
بعد از این که رژیم غذایی برای مریض آغاز شد در صورت مبتلا نبودن به بیماریهای خاص (قلبی ، تنفسی ، دیابت و …) از کلیه مواد غذایی می توان بهره برد .برای بهبود میبایست بافت نو ساخته شود که این نیاز به انرژی زیاد دارد و غذا میبایست سرشار از گلوکز ، چربی ، پروتئین ، املاح و ویتامینها باشد
دراز کشیدن
اگر مریض با بیحسی منطقه ای عمل شده، تا ۲۴ ساعت نبایستی پشت تخت او را بالا آورد و در این مدت سر مریض میبایست به طور کامل پایین باشد وگرنه دچار سردرد شدیدیمیشود که امکان دارد تا چند روز ادامه یابد.
درد بعد از جراحی
در چند روز ابتدا بعد از عمل مریض در محل جراحی احساس درد دارد. شدت این درد البته بسته به نوع جراحی، سن مریض و تحمل مریض به درد متفاوت میباشد. در بیمارستان مسکن های قوی به بیمار داده می شود تا شدت درد را کاهش دهد. این مسکن ها معمولا مخدر هستند. مصرف این مسکن تزریقی نبایستی فراوان باشد چون موجب مسمومیت می شود.
مریض نبایستی انتظار داشته باشد با مصرف دارو درد وی به طور کامل برطرف شود. امکان دارد کمی از درد باقی بماند. افراط در مصرف داروی ضد درد مخدر برای حذف کامل درد خطرناک بوده و توصیه نمیشود. بعد از مرخص شدن مریض از بیمارستان امکان دارد دکتر معالج برای مریض مسکن های خوراکی تجویز بکند.
خطر عفونت بعد از جراحی
در هر عمل جراحی احتمال عفونت در محل عمل وجود دارد. پس در چند روز ابتدا بعد از عمل جراحی، به مریض آنتی بیوتیک تزریقی داده می شود تا احتمال عفونت بعد از عمل جراحی کاهش پیدا بکند. امکان دارد دکتر معالج داروهای آنتی بیوتیک خوراکی برای مریض تجویز بکند تا وی بعد از مرخص شدن از بیمارستان تا مدتی از آنان در منزل استفاده بکند.

لخته شدن خون در رگ ها
یکی از عوارض شکستگی ها لخته شدن خون در سیاه رگ های عمقی ساق میباشد که میتواند زیاد خطرناک باشد. لخته شدن خون در اندامهای تحتانی زیاد خطرناک بوده و امکان دارد موجب آمبولی ریوی و اختلال در عملکرد قلب و ریه شود. این عارضه بخصوص در شکستگی های اندام تحتانی و در سنین بالا یشتر دیده می شود. بعد از جراحی به مریض داروهایی داده می شود تا از لخته شدن خون در پاها جلوگیری شود . به این داروها داروهای رقیق کننده خون میگویند. استفاده از این داروها امکان دارد تا چند هفته بعد از جراحی هم ادامه پیدا بکند.
درن (مراقبت پرستاری بعد از عمل های جراحی)
دکتر جراحی در حین عمل جراحی امکان دارد لوله های پلاستیکی در درون زخم مریض بگذارد تا بدین وسیله خونریزی مختصر داخل بدن که امکان دارد تا چند ساعت بعد از جراحی هم ادامه داشته باشد به بیرون از بدن هدایت بکند.
باقی ماندن خون در درون بافت ها خطر عفونت بعد از جراحی را بیش می کند و این خونریزی ها میبایست در صورت وجود از بدن به وسیله این لوله ها خارج شوند. لوله ها در بیرون از بدن به کیسه های پلاستیکی متصل می شوند تا خون در آنان جمع آوری شود. به این لوله ها که در محل جراحی گذاشته شده میباشد درن Drain میگویند. این لوله ها بعد از چند روز از زخم خارج می شوند.
پانسمان
معمولا پانسمان زخم جراحی تا چند روز بعد از عمل جراحی تعویض نمیشود. پس از چند روز این پانسمان به بوسیله پرستار عوض می شود. تعویض پانسمان میبایست بعد از مرخص شدن مریض در منزل و به بوسیله پرستار مجرب انجام شود. دفعات تعویض پانسمان و نحوه آن به بوسیله دکتر معالج تعیین می شود.
راه رفتن ، حرکت نمودن
روز بعد از جراحی به مریض آموزش داده می شود تا چگونه بتواند در تخت یا روی صندلی بنشیند و چگونه بوسیله عصای ذیل بغل یا واکر راه برود یا چگونه اندامها و مفاصلش را حرکت دهد تا از خشکی آنان جلوگیری شود. در نخستین فرصت حرکات کلیه مفاصل همه اندام های مریض بخصوص اندام عمل شده و بخصوص مفصل نزدیک به محل عمل را آغاز بکند. گاهی اوقات این حرکات چند ساعت بعد از جراحی آغاز می شود. این حرکات در اول به صورت پاسیو Passive انجام می شوند یعنی یک شخص مفصل مریض را خم و راست می کند. بعد از مدتی به مریض آموزش داده می شود که خودش مفاصل موردنظر را حرکت دهد.
مشکل دیگر ضعیف شدن تدریجی عضلات اندام عمل شده میباشد. بنابراین طبق یک برنامه منظم مریض حرکات نرمشی خاصی را انجام می دهد تا قدرت عضلات اندام را در حد متعادلی حفظ بکند.
چند روز پس از هر عمل جراحی، مریض از بیمارستان مرخص شده به منزل میرود. در این مدت بیمار میبایست به نکته ها مهمی توجه بکند. داروهایی که دکتر تجویز کرده، مراقبت از زخم، مراقبت از دستگاه تنفس، مراقبت از وضعیت روحی مریض و نرمش هایی که مریض میبایست انجام دهد از مهمترین این نکته ها هستند.
التیام زخم به موارد ذیل بستگی دارد :
روند التیام زخم مجموعه وقایعی میباشد پی در پی که در شرایط طبیعی موجب ترمیم زخم میشود که شامل :
الف – تغذیه متناسب :
گلوکز و چربی انرژی مورد نیاز بدن را تامین میکند .پروتئین در جواب ایمنی ، رگ سازی و ترمیم زخم مؤثر میباشد . ویتامین A برای تولید سلول نو مؤثر میباشد . ویتامینBکمپلکس نقش مهمی در قدرت کششی زخم و هم چنین در جواب های ایمنی ایفا میکند . ویتامینC برای ساخت کلاژن ، حفظ قدرت کششی زخم ، جواب های ایمنی و حفظ تمامیت مویرگی مؤثر میباشد .
ویتامینE صدمات بافتی را کاهش می دهد . مس برای کلاژن سازی و فعالیت گلوبولهای سفید ضروری میباشد . آهن نقش مهمی در ساخت کلاژن و انتقال اکسیژن و ساخت هموگلوبین دارد . روی تقسیم سلولی را زیاد شدن میدهد و روند اپی تلیوم سازی را زیاد شدن میدهد . از مصرف کمپوت های و آب میوه های بازاری خود داری کنید و در عوض تا می توانید از میوه و آب میوه های طبیعی استفاده کنید
ب – اکسیژن رسانی :
ترمیم زخم نیازمند اکسیژن کافی میباشد و بعضی عوامل روند درمان را به تعویق می اندازد . عواملی که در اکسیژن رسانی به زخم میبایست به آن توجه کرد عبارتند از :
۱- تبادلات گازی نامناسب ناشی از بیماریهای زمینه ای همچون بیماریهای قلبی و تنفسی ، آسم
۲- کاهش اکسیژن رسانی ناشی از کم خونی ، مصرف سیگار ، آلودگی هوا
۳- پایین بودن فشار خون محیطی به دلیل بی کفایتی سیستم قلبی و عروقی و دهیدراتاسیون (کم آبی بدن ) و یا سایر اختلالات زمینه ای
۴- مشکلات عروق محیطی ناشی از بیماریهای عروقی و دیابت که از رسیدن اکسیژن کافی به زخم جلوگیری میکند .

ج – هیدراسیون ( آب رسانی ) :
آب بدن عامل مهمی در روند ترمیم زخم میباشد پوست و بافتها نیازمند به آب رسانی و هیدراسیون داخلی دارند کمبود آب از راه کم نمودن سرعت متابولیسم بدن پروسه ترمیم زخم را با مشکل مواجه می سازد با توجه به این که پوست خشک مستعد درست کردن زخم مجدد میباشد .
د) سیستم ایمنی : اگر وضعیت ایمنی بدن به دلیل استفاده از داروهای خاص همچون کورتیکواستروئیدها و یا بیماریهای خاص همچون دیابت ، ایدز ، شیمی درمانی و…. ( داروهای شیمی درمانی فقط برای بیماران سرطانی استفاده نمی شود بلکه در بعضی از بیماریها هم مورد استفاده قرار میگیرد مثل روماتیسم مفصلی ) دچار مشکل باشد زخم به راحتی التیام نمی یابد .
آشنایی با علت و ضرورت مراقبت پرستاری بعد از عمل های جراحی
مرحله بعد از جراحي از وقت انتقال بيمار از اتاق جراحي به واحد مراقبت بعد از بيهوشي آغاز مي شود وبه بهبود مددجو به دنبال مداخلات جراحي ختم مي گردد.اين فرايند پرستاري بر مراقبت بعد از عمل جراحي مددجو ی بزرگسالي كه بيهوشي عمومي دريافت كرده واز ريكاوري به بخش منتقل شده میباشد تمركز دارد.
دراين محتوا تشخيص هاي پرستاري /برايند مورد انتظار/اقدامات پرستاري /شواهد(يافته هايي كه در ارزشيابي مددجو مورد استفاده قرار مي گيرد) گنجانده شده است وبه دنبال هر يك از تشخيص هاي پرستاري نشانه ها وعلايم مربوطه وبرنامه مراقبتي آن درج شده میباشد .
۱٫ تشخیص پرستاری : اختلال در پرفوزیون بافتی در ارتباط با:
۱- هیپوولمی
۲- رکود و تجمع خون در عروق محیطی
برآیند مورد انتظار: پرفوزیون بافتی مددجو بر اساس شواهد حفظ شود.
اقدامات پرستاری:
۱٫ -بررسی و گزارش علائم و نشانه های کاهش پرفوزیون بافتی
۲-اجرای برنامه مراقبتی بمنظور حفظ پرفوزیون بافتی
۳-اطلاع به دکتر در صورت باقی ماندن یا بدتر شدن علایم و نشانه های کاهش پرفوزیون بافتی
شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد):
۱-فشار خون در دامنه طبیعی است.
۲-وضعیت روحی – روانی موجود در شرایط معمولی است.
۳-انتهاها گرم / بدون رنگ پریدگی و سیانوز است.
۴-نبض های محیطی قابل لمس است.
۵-زمان پرشدگی مویرگ ها کمتر از ۳ ثانیه است.
۶-برون ده ادراری حداقل ۳۰ CC در ساعت است.
علائم و نشانه های کاهش پرفوزیون بافتی
کاهش واضح فشار خون، هیپوتانسیون وضعیتی /سنکوپ یا گیجی /بیقراری /انتهاهای سرد و رنگ پریده/سیانوز/کاهش یا فقدان نبض های محیطی /تأخیر در پر شدن وریدهای مویرگی بیش از ۳ ثانیه / اولیگوری
برنامه مراقبتی بمنظور حفظ پرفوزیون بافتی درمددجو
۱-مصرف حداقل ۲۵۰۰ سی سی مایعات (خوراکی یا انفوزیون وریدی) در ۲۴ ساعت
۲-ترانسفوزیون خون و فراورده های خونی در صورت دستورپزشک
۳-آموزش به مددجو برای تغییر وضعیت آهسته وتدریجی
۴-آموزش و یاری به مددجو برای حرکت فعال پاها در تخت هر ۲-۱ ساعت هنگام بیداری و راه اندازی هرچه سریعتر وی
۵-آموزش به مددجو برای قرار ندادن بالش ذیل زانو، نیانداختن پاها روی هم و ننشستن به مدت طولانی
۶-استفاده از جوراب TED در صورت محدودیت طولانی مدت در فعالیت
۷-کاهش استرس
۸-ترک سیگار
۹-محافظت از سرما
۲٫ تشخیص پرستاری : الگوی تنفسی غیر موثر در ارتباط با: (مراقبت پرستاری بعد از عمل های جراحی)
۱-افزایش تعداد و کاهش عمق تنفس
۲-کاهش تعداد و عمق تنفس
۳-کاهش انبساط دیواره قفسه سینه
برآیند مورد انتظار: مددجو الگوی تنفسی موثر را بر اساس شواهد نشان دهد
اقدامات پرستاری
۱-بررسی علائم و نشانه های الگوی تنفسی غیر موثر
۲-اجرای برنامه مراقبتی بمنظور ارتقاء الگوی تنفسی
۳-اطلاع به دکتر در صورت تداوم الگوی تنفسی غیر مؤثر

شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد)
تعداد و عمق تنفس موجود طبیعی است (RR= 14-20 /m )
مددجو تنگی نفس ندارد
علائم و نشانه های الگوی تنفسی غیر مؤثر
تنفس سطحی و آرام، تنگی نفس، تاکی پنه، استفاده از عضلات بین دنده ای هنگام تنفس
برنامه مراقبتی بمنظور ارتقاء الگوی تنفسی مددجو (مراقبت پرستاری بعد از عمل های جراحی)
۱-کاستن از درد
۲-کاستن از ترس و اضطراب
۳-افزایش سطح فعالیت در صورت اجازه و تحمل
۴-کاستن از تجمع گاز و مایع در دستگاه گوارش
۵-آموزش تنفس عمیق یا استفاده از اسپیرومتری هر ۲-۱ ساعت
۶-کمک گرفتن از تکنیک های فشار مثبت راههای هوایی
۷- دادن پوزیشن نیمه نشسته تا به طور کامل نشسته
۸-تغییر پوزیشن حداقل هر ۲ ساعت
۹-تجویزیا قطع داروهای نارکوتیک و ضد تهوع در صورت دستور دکتر
۳٫ تشخیص پرستاری :تصفیه غیر مؤثر راههای هوایی در ارتباط با:
۱-انسداد فارنکس
۲-رکود ترشحات در ریه
۳-افزایش ترشحات ریوی
برآیند مورد انتظار : راه هوایی مددجو بر اساس شواهد پاک و باز باشد
اقدامات پرستاری:
۱-بررسی علائم و نشانه های عدم پاک بودن مؤثر راههای هوایی
۲-اجرای برنامه مراقبتی بمنظور ارتقاء و بهبود پاکی مؤثر را ههای هوایی
۳-اطلاع به دکتر معالج در صورت تداوم علائم و نشانه ها
شواهد: (یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد)
۱-صداهای تنفسی واضح و بدون مشکل است
۲-تعداد و عمق تنفس ها طبیعی است
۳- تنگی نفس وجودندارد
علائم و نشانه های عدم پاک بودن مؤثر راههای هوایی
صداهای تنفسی غیر طبیعی، تنفس های سطحی و کم عمق، تنگی نفس، سرفه
برنامه مراقبتی بمنظور ارتقاء و بهبود پاکی مؤثر راههای هوایی مددجو
۱-قرار دادن به یک پهلو (پوزیشن Sims)
۲-ایجاد راههای هوایی مصنوعی در صورت نیاز
۳-کاستن از درد
۴-آموزش و تشویق به حرکت، تغییر وضعیت، سرفه و تنفس عمیق ( هر ۲- ۱ ساعت)
۵-مصرف حداقل ۲۵۰۰ سی سی مایعات در ۲۴ ساعت (اگر منعی نباشد)
۶-استفاده از بخور در صورت تجویز دکتر
۷-تجویزداروهای موکولیتیک، رقیق کننده و مرطوب کننده از راه نبولایزر ( آب و سالین) در صورت دستور دکتر
۸-ساکش در صورت نیاز
۹-تشویق به ترک سیگار
۴٫ تشخیص پرستاری : اختلال در تعادل الکترولیت و مایعات در ارتباط با:
۱-کاهش حجم مایعات
۲-هیپوکالمی، هیپرکلرمی و آلکالوز متابولیک
برآیند مورد انتظار:
مددجو بر اساس شواهدکاهش حجم مایعات، هیپوکالمی، هیپو کلرمی و آلکالوز متابولیک را نشان ندهد.
اقدامات پرستاری:
۱-بررسی و گزارش علائم و نشانه های کاهش حجم مایعات، هیپوکالمی، هیپو کلرمی و آلکالوز متابولیک
۲-جرای برنامه مراقبتی بمنظور پیشگیری یا درمان کاهش حجم مایعات، هیپوکالمی، هیپو کلرمی و آلکالوز متابولیک
۳-مشاوره با دکتر در صورت وجود یا بدتر شدن علائم و نشانه های کاهش حجم مایعات ،هیپوکالمی،هیپوکلرمی وآلکالوز متابولیک
شواهد (یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد):
۱-تورگور پوست طبیعی است
۲-غشاهای مخاطی مرطوب است
۳-وزن ثابت است
۴-با تغییر وضعیت فشار خون و نبض در حد طبیعی است
۵-زمان پرشدگی مویرگی کمتر از ۳ ثانیه است
۶-وضعیت روحی – روانی معمول است
۷- ۴۸ ساعت پس از جراحی بین مایعات مصرفی و دفعی تعادل برقرار است
۸-وزن مخصوص ادرار در حد طبیعی است
۹-حرکات دودی روده در زمان مورد انتظار برگشته است
۱۰-دیس ریتمی های قلبی، ضعف عضلانی، پارستزی، انقباض، اسپاسم و سرگیجه وجود ندارد
۱۱-میزان اوره، الکترولیت ها و گازهای خون طبیعی است

علائم و نشانه های کاهش حجم مایعات، هیپو کالمی، هیپوکلرمی و آلکالوز متابولیک:
۱-کاهش تورگور پوستی، خشکی غشاهای مخاطی، تشنگی
۲-کاهش وزن (۲% یا بیش در مدت کوتاه)
۳-هیپوتانسیون، نبض سریع و ضعیف، تأخیر در وقت پرشدگی مویرگی (بیشتر از ۳ ثانیه) ، صاف شدن وریدهای ژوگولر در پوزیشن Supine
۴-کاهش برون ده ادراری، تغییر در وزن مخصوص ادرار، زیاد شدن BUN
۵-کاهش سطح پتاسیم، کلر و آلکالوز متابولیک
برنامه مراقبتی بمنظور پیشگیری یا درمان کاهش حجم مایعات، هیپو کالمی، هیپوکلرمی و آلکالوز متابولیک در مددجو:
۱-پیشگیری از تهوع و استفراغ
۲-شستشو با نرمال سالین به جای آب (در صورتیکه مددجوNGT دارد)
۳-کاستن از تب
۴-کنترل دقیق I & O
۵-تجویز مایعات (حداقل ۲۵۰۰ سی سی در ۲۴ ساعت) و الکترولیت ها طبق دستور دکتر
۶-تشویق مددجوبه مصرف مواد غذایی سرشار از ویتامین K (موز، آب پرتقال، گوجه فرنگی)
۵٫ تشخیص پرستاری : اختلال در تعادل الکترولیت و مایعات در ارتباط با:
زیاد شدن حجم مایعات یا مسمومیت با آب
برآیند مورد انتظار: مددجو بر اساس شواهدافزایش حجم مایعات یا مسمومیت با آب را نشان ندهد.
اقدامات پرستاری
۱-بررسی و گزارش علائم و نشانه های افزایش حجم مایعات و مسمومیت با آب
۲-اجرای برنامه مراقبتی بمنظور پیشگیری یا درمان زیاد شدن حجم مایعات و مسمومیت با آب
۳-مشاوره با دکتر در صورت وجود یا بدتر شدن نشانه و علائم
شواهد ( یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد)
۱-وزن ثابت است
۲-فشار خون ثابت است
۳-صدای S3 در قلب شنیده نمی شود
۴-حجم نبض طبیعی است
۵-تعادل بین مایعات مصرفی و دفعی در ۴۸ ساعت پس از جراحی برقرار است
۶-وضعیت روحی – روانی طبیعی است
۷-اوره، هماتوکریت، سدیم و اسمولاریته سرم طبیعی است
۸-صداهای تنفسی طبیعی است
۹- تنگی نفس، ارتوپنه، ادم و اتساع وریدهای گردن وجود ندراد
۱۰-زمان پرشدگی مویرگی کمتر از ۳ ثانیه است
۱۱-CVP طبیعی است
علائم و نشانه های زیاد شدن حجم مایعات و مسمومیت با آب
۱-افزایش وزن (۲% یا بیش در مدت زمانی کوتاه)
۲-افزایش فشار خون، وجود صدای S3 ، نبض پر و جهنده
۳-وجود رال ریوی، کاهش یا فقدان صداهای تنفسی، تنگی نفس، ارتوپنه
۴-کاهش سدیم و اسمولالیته، کاهش BUN، HCT
۵-ادم، افزایش CVP، اتساع وریدهای گردن
۶-تأخیر در زمان تخلیه مویرگی دست ها ( بیش از۳ ثانیه)
برنامه مراقبتی بمنظور پیشگیری یا درمان زیاد شدن حجم مایعات و مسمومیت با آب درمددجو
۱-تجویز آگاهانه و با احتیاط مایعات به خصوص در ۴۸ ساعت ابتدا پس از جراحی
۲-محدود نمودن مصرف مایعات در صورت دستور دکتر
۳-تجویز دیورتیک ها در صورت دستور دکتر
۶٫ تشخیص پرستاری: اختلال در تغذیه (کمتر از احتیاجات بدن )در ارتباط با:
۱-کاهش مصرف مواد غذایی خوراکی
۲-عدم کفایت در جایگزین کردن مواد غذایی
۳-از دست دادن مواد غذایی همراه با استفراغ
۴-افزایش نیازهای غذایی در طی مراحل ترمیم زخم
برآیند مورد انتظار:
تغذیه مددجو بر اساس شواهد حفظ شود
اقدامات پرستاری:
۱-بررسی و گزارش علائم و نشانه های سوء تغذیه
۲-اجرای برنامه مراقبتی بمنظور حفط کفایت و ضعیت تغذیه
۳-مشاوره با دکتر در مورد برقراری یک روش تکمیلی فراهم کننده مواد غذایی (وریدی یا NGT)

شواهد ( یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد):
۱-وزن با توجه به سن و قد وی در حد طبیعی است
۲-میزان BUN، ALB، Hg، HCT ترانسفرین و لنفوسیت در حد طبیعی است
۳- توانایی فعالیت در حد معمولی است
۴-غشاء مخاطی دهان سالم است
علائم و نشانه های سوء تغذیه
۱-وزن کمتر از حد طبیعی
۲-کاهش میزان BUN، ALB، Hg، HCT ترانسفرین و لنفوسیت
۳-ضعف و خستگی
۴-التهاب و زخم غشاء مخاطی دهان
۵-رنگ پریدگی ملتحمه
برنامه مراقبتی بمنظور حفظ کفایت وضعيت تغذیه مددجو
۱-پیشگیری از تهوع و استفراغ
۲-کاهش درد
۳-کاستن ازتجمع گاز و مایعات در دستگاه گوارش
۴-تشویق به زیاد شدن فعالیت در حد تحمل
۵-تشویق به استراحت پیش از تغذیه
۶-حفظ آرامش محیط، بهداشت و ایجادجو خوشایند
۷-رعایت بهداشت دهان
۸-مصرف مواد غذایی در حجم کم و دفعات متعدد
۹-محدود نمودن مصرف مایعات با غذا
۱۰-فراهم نمودن غذاهای مورد علاقه و دادن فرصت کافی جهت تغذیه
۱۱-تجویز ویتامین ها و مواد مغذی در صورت دستور
۷٫ تشخیص پرستاری: درد در ارتباط با : (مراقبت پرستاری بعد از عمل های جراحی)
اسیب بافتی و اسپاسم عضلات همراه با جراحی، تحریک ناشی از لوله های درناژ و فشار روی سطح جراحی همراه با تنفس عمیق، سرفه و حرکت
برآیند مورد انتظار: مددجو بر اساس شواهد کاهش درد را نشان دهد .
اقدامات پرستاری
۱-بررسی مددجو از نظر علائم و نشانه های درد
۲-بررسی درک مددجو از شدت درد با استفاده از مقیاس اندازه گیری شدت درد
۳-بررسی الگوی درد مددجو (مانند محل، کیفیت، آغاز، مدت، عوامل تسریع کننده، عوامل تشدید کننده، عوامل تسکین دهنده)
۴-اجرای برنامه مراقبتی بمنظور کاهش درد
۵-اطلاع به دکتر در صورت مؤثر نبودن اجراي برنامه مراقبتي
شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد):
۱- کاهش یا فقدان درد را بیان میکند
۲-چهره و وضعیت بدن آهسته میباشد
۳- مشارکت در فعالیتها زیاد شدن یافته میباشد
۴-علائم حیاتی ثابت میباشد
علائم و نشانه های درد
بیان کلامی درد، اخم نمودن، امتناع از حرکت نمودن، بیقراری، تعریق، رنگ پریدگی صورت، تاکی کاردی، زیاد شدن فشار خون
برنامه مراقبتی بمنظور کاهش درد مددجو
۱-کاهش ترس و اضطراب
۲-اطمینان از ثابت بودن درنها
۳-آموزش برای حمایت از برش جراحی شکم یا قفسه سینه توسط دست یا بالش هنگام تغییر پوزیشن، سرفه و تنفس عمیق
۴-خم نمودن زانوها هنگام سرفه و تنفس عمیق زمانیکه برش جراحی شکمی دارد
۵-تسکین درد با روشهای غیر دارویی ( ماساژ، تغییر وضعیت بدن، تمرینات آهسته سازی، محیط آهسته، تماشا نمودن تلویزیون، صحبت نمودن، آوازخواندن)
۶-تجویز داروهای آنالژیک و … در صورت دستور دکتر
۸٫ تشخیص پرستاری: اختلال در راحتی (اتساع شکم و درد) در ارتباط با:
تجمع گاز و مایعات
برآیند مورد انتظار: مددجو بر اساس شواهد کاهش اتساع شکم و درد ناشی از تجمع گاز را نشان دهد
اقدامات پرستاری:
۱-بررسی علائم و نشانه های اتساع شکم و درد ناشی از تجمع گاز
۲-اجرای برنامه مراقبتی برای کاهش تجمع گاز و مایعات در شکم
۳-اطلاع به دکتر در صورت ادامه یا بدتر شدن علائم و نشانه ها
شواهد ( یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد):
۱- بیان میکند درد شکم و پری آن کاهش یافته میباشد
۲-صورت و وضعیت بدن آهسته میباشد
۳-اندازه دور شکم کاهش یافته میباشد

علائم و نشانه های اتساع شکم و درد ناشی از تجمع گاز
علائم کلامی و بیان درد /محکم نگه داشتن شکم / بی قراری /امتناع از حرکت /اخم نمودن /افزایش اندازه دور شکم
برنامه مراقبتی براي کاهش تجمع گاز و مایعات در شکم مددجو
۱-تغییر وضعیت متناوب وتشویق او به حرکت در حد تحمل و اجازه
۲-حفظ باز بودن لوله معده یا روده در صورت وجود
۳-محدودیت مصرف مواد غذایی و مایعات در صورت دستور دکتر
۴-آموزش برای اجتناب از مصرف نوشیدنی های گاز دار و غذاهای نفاخ
۵-تشویق به اروغ زدن زمانیکه تمایل به اینکار دارد
۶-گذاردن رکتال تیوب یا تجویز انمای بر گشتی در صورت دستور دکتر
۷-استفاده از داروهای ضد درد و غیر نارکوتیک (نارکوتیک ها فعالیت دستگاه گوارش را سرکوب می کنند) در صورت دستور دکتر
۸-تجویز محرک های دستگاه گوارش ( مثل متوکلوپرامید، بیزاکودیل) بمنظور زیاد شدن حرکات دستگاه گوارش در صورت دستور دکتر
۹-تشویق به عدم مصرف سیگار
۹٫ تشخيص پرستاري اختلال در راحتي (تهوع و استفراغ) در ارتباط با :
تحريك مركز استفراغ
برايند مورد انتظار: مددجو بر اساس شواهدكاهش تهوع و استفراغ را نشان دهد.
اقدامات پرستاري:
۱-بررسي مدجو براي تهوع و استفراغ
۲-اجراي برنامه مراقبتي بمنظور پيشگيري از تهوع و استفراغ
۳-اطلاع به پزشك در صورت عدم موفقيت برنامه مراقبتي
شواهد (يافته هايي كه در ارزشيابي مددجو مورد استفاده قرار مي گيرد):
۱- بيان مي كند تهوع كاهش يافته است
۲- استفراغ ندارد
برنامه مراقبتي بمنظور پيشگيري از تهوع و استفراغ مددجو
۱-كاهش تجمع گاز ومايعات در دستگاه گوارش
۲-كاهش درد، ترس و اضطراب
۳-تشويق به انجام تنفس هاي عميق و آهسته هنگام تهوع
۴-آموزش براي تغيير ارام وضعيت بدن
۵-رعايت بهداشت دهان
۶-اجتناب از معطر کردن بيش از حد غذاها، برداشتن سرپوش غذا پیش از ورود به اتاق مددجو
۷-مصرف مواد غذايي در وعده هاي متعدد با حجم كم و جويدن ارام مواد غذايي
۸-تشويق به خوردن غذاهاي خشك و اجتناب از مصرف مواد غذايي محرك، پر چرب و نوشيدن مايعات همراه با غذا
۹-استراحت در پوزيشن نيمه نشسته پس از خوردن غذا
۱۰-مصرف داروهاي محرك (مثل ASA، كورتيكواستروئيدها، ايبوبروفن) با غذا یا بلافاصله پس از غذا
۱۱-مصرف داروهاي ضد تهوع و محرك دستگاه گوارش همچون (متوكلوپراميد، سيزاپراميد)
۱۰٫ تشخيص پرستاري: اختلال در غشاء مخاطي دهان (خشكي ) در ارتباط با: (مراقبت پرستاری بعد از عمل های جراحی)
۱-كاهش حجم مايعات همراه با محدوديت مصرف مايعات و مواد غذايي
۲-كاهش ترشح بزاق
برايند مورد انتظار: غشاء مخاطي دهان مددجو بر اساس شواهدمرطوب و بدون اسيب باشد
اقدامات پرستاري:
۱-بررسي مددجو از لحاظ خشكي مخاط دهان
۲-اجراي برنامه مراقبتي بمنظور تسكين خشكي غشاء مخاطي دهان شامل:
۳-گزارش به پزشك در صورت وجود علائم و نشانه هاي پاروتيت
شواهد (يافته هايي كه در ارزشيابي مددجو مورد استفاده قرار مي گيرد):
مخاط دهان مرطوب و بدون آسيب است.
برنامه مراقبتي بمنظور تسكين خشكي غشاء مخاطي دهان مددجو
۱-تشويق به رعايت بهداشت و شستشوي مداوم دهان
۲-اجتناب از مصرف دهان شويه هاي حاوي ليمو و گليسيرين /الکل وسیگار
۳-نرم كردن مداوم لب ها
۴-تشويق به تنفس از طريق بيني به جاي دهان
۵-تشويق به ترك سيگار
۶-بهبود وضعيت هيدراسيون با مايع درماني در صورت دستور پزشك و تحمل مددجو
۷-تشويق به مكيدن آب نبات
۱۱٫ تشخيص پرستاري: خطر بروز اختلال در تماميت بافتي در ارتباط با:
تأخير در ترميم زخم
برآيند مورد انتظار : مددجو بر اساس شواهد ترميم طبيعي زخم جراحي را نشان دهد.
اقدامات پرستاري:
۱-بررسي و گزارش علائم و نشانه هاي اختلال در ترميم زخم
۲-اجراي برنامه مراقبتي بمنظور بهبود ترميم زخم
۳-در صورت بروز علائم و نشانه هاي اختلال در ترميم زخم:
الف- انجام مراقبت از زخم
ب- آماده نمودن مددجو جهت جراحی در صورت برنامه ريزي
شواهد: (يافته هايي كه در ارزشيابي مددجومورد استفاده قرار مي گيرد):
۱-ادم و قرمزي اطراف زخم به تدريج كاهش یافته است
۲-بافت گرانوله مشاهده می شود (در صورت ترميم از نوع ثانويه)
۳-لبه هاي زخم كاملا جوش خورده است( در صورت ترميم از نوع اوليه)
علائم و نشانه هاي اختلال در ترميم زخم
۱-افزايش ادم و قرمزي اطراف زخم
۲-بافت نكروتيك يا رنگ پريده در زخم
۳-جدايي لبه هاي زخم

برنامه مراقبتي بمنظور بهبود ترميم زخم مددجو
۱-حفظ كفايت وضعيت تغذيه
۲-حفظ پرفوزيون بافت
۳-عدم استفاده از پانسمان فشاري مگر طبق دستور پزشك
۴-اطمينان از قرار گيري پانسمان در محل متناسب
۵-دقت در برداشتن پانسمان و نوار چسب ها
۶-آموزش به مددجو جهت حمايت زخم هنگام سرفه
۷-كاهش تجمع گاز و مايعات در دستگاه گوارش در جراحي هاي شكم
۸-پيشگيري از تهوع و استفراغ در جراحي هاي شكمي، قفسه سينه و پشت
۹-پيشگيري از عفونت زخم
۱۲٫تشخيص پرستاري: خطر بروز اختلال در تماميت بافتي در ارتباط با:
تحريك پوست
برايند مورد انتظار: تماميت بافت مددجو بر اساس شواهددر سطوح تماس با درناژ زخم ، نوار چسب و لوله ها حفظ شود.
اقدامات پرستاري:
مشاهده قسمت هايي از پوست كه در تماس با درناژ، نوار چسب و لوله هاي زخم هستند( از لحاظ وجود علائم تحريك و آسيب پوستي)
اجراي برنامه مراقبتي براي پيشگيري از تحريك و آسيب بافت در نواحي تماس با درناژ، نوار چسب و لوله هاي زخم
در صورت بروز آسيب بافتي:
الف: گزارش به پزشك و متخصص زخم
ب:به كارگيري برنامه مراقبتي فوق
ب: مراقبت از سطوح درگير طبق استاندارد
ج: بررسي و گزارش دقيق علائم و نشانه هاي عفونت
شواهد (يافته هايي كه در ارزشيابي مددجومورد استفاده قرار مي گيرد):
قرمزي و تحريك مشاهده نمی شود
آسيب پوستي مشاهده نمي شود
برنامه مراقبتي براي پيشگيري از تحريك و آسيب بافت در نواحي تماس با درناژ، نوار چسب و لوله هاي زخم مددجو
مشاهده پانسمان ها، زخم ها، سوراخ ها و محل هاي ورود درن ها و پوست
اطمينان از باز بودن و محكم بودن درن ها هنگام تغيير وضعيت دادن
استفاده از پانسمان ها ي محافظ پوست در نواحي در تماس مداوم با درن ها و چسب
استفادهاز نوار چسب هاي هيپوآلرژيك و برداشتن چسب ها در مسير رويش موها
استفاده از نرم كننده هاي محلول در آب هر ۴-۲ ساعت براي كاهش تحريك پوست و مخاط در بيماراني كه NGT ، كانولا و … دارند.
۱۳٫ تشخيص پرستاري: عدم تحمل فعاليت در ارتباط با:
هيپوكسي بافتي
عدم كفايت وضعيت تغذيه
اشكال در استراحت كردن و خوابيدن
برآيند مورد انتظار: مددجو بر اساس شواهدافزايش تحمل فعاليت را نشان دهد.
اقدامات پرستاري:
بررسي علائم و نشانه هاي عدم تحمل فعاليت
اجراي برنامه مراقبتي بمنظور ارتقاء تحمل فعاليت
آموزش به مددجو براي:
الف: گزارش عدم تحمل فعاليت
ب: توقف فعاليت هايي كه موجب درد قفسه سينه، كوتاهي تنفس، سرگيجه يا خستگي و ضعف بيش از حد مي شود.
گزارش به پزشك در صورت تداوم يا بدتر شدن علائم و نشانه ها
شواهد (یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد)
الف: كاهش خستگي و ضعف را بيان مي كند
ب: فعاليت هاي روزمره زندگي را بدون تنگي نفس، درد قفسه سينه، تعريق، سرگيجه و تغيير ويژه در علائم حياتي انجام مي دهد.
علایم ونشانه های عدم تحمل فعالیت
ضعف وخستگی
تنگی نفس،درد قفسه سینه،تعریق،سرگیجه ناشی از فعالیت
تغییرات محسوس در فشار خون سیستولیک(۱۵-۱۰میلی متر جیوه)
وجود تعداد ضربان غیر طبیعی قلب در جواب به فعالیت
برنامه مراقبتی بمنظور ارتقاء وتحمل فعالیت مددجو
محدود نمودن فعالیت
محدود نمودن ملاقاتی ها
کاهش ترس واضطراب
کاهش صدا وفعالیت های محیطی
بهبود وضعیت خواب وتغذیه
سامان دادن به وقت انجام مراقبت های پرستاری برای جلوگیری از اختلال در استراحت
حفظ کفایت پرفوزیون بافتی
ارتقاء الگوی تنفسی وباز نگاه داشتن راه هوایی
اکسیژن درمانی طبق دستور پزشك
ترانسفوزیون خون طبق دستور دکتر
۱۴-تشخیص پرستاری : اختلال در تحرک جسمی در ارتباط با :
ضعف و خستگی
درد و تهوع
آثار سرکوب کننده داروهای بیهوشی و بعضی از داروها
ترس از افتادن، خم شدن لوله ها، فشار بر روی زخم
برآیند مورد انتظار : مددجو بر اساس شواهد به حداکثر فعالیت پس از جراحی باتوجه به محدودیت های حاصل از جراحی و برنامه درمانی دست یابد.
اقدامات پرستاری
اجرای برنامه مراقبتی بمنظور زیاد شدن حرکت.
تشویق وابستگان برای حمایت از مددجو و یاری به وی در انجام فعالیتها در صورت نیاز
مشاوره با تیم مراقبت بهداشتی درمانی (پزشک – فیزیوتراپ) در صورتی که مددجو قادر به رسیدن به سطح موردانتظار فعالیت نیست.
شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد)
سطح تحرک زیاد شدن یافته میباشد
کاهش درد بیان میشود
از تهوع و استفراغ شکایت نمی بکند
ترس از اسیب و صدمه به خود و اتصالات کاهش یافته میباشد.

برنامه مراقبتی بمنظور افزایش حرکت مددجو
کاستن از درد
پیشگیری از تهوع و استفراغ
تشویق به استفاه از آنالژزیک های غیر نارکوتیک
پیشگیری از سقوط
اطمینان به مددجو در مورد فواید سطح فعالیت تجویز شده
اطمینان به مددجودر مورد ثابت بودن پانسمان ها و درن ها در محل خود
تشویق مددجو و بستگان وي به شرکت در فعالیتهای مراقبت از خود
۱۵-تشخیص بیماری: نقص در مراقبت از خود در ارتباط با:
اختلال در تحرک جسمی
برآیند مورد انتظار : مدد جو پس از جراحی براساس شواهد فعالیتهای مراقبت از خود رابداند
اقدامات پرستاری :
۱- تدوین یک برنامه واقع بینانه با مددجو برای برآورده ساختن نیازهای جسمی او
۲- اجرای برنامه مراقبتی بمنظور توانا نمودن مددجو برای انجام فعالیتهای مراقبت از خود
۳- تشویق مددجو برای داشتن حداقل وابستگی به دیگران با توجه به محدودیت های جسمی پس از جراحی و دادن بازخورد مثبت به وی برای پایان سعی هایش در مراقبت از خود
۴- یاری به مددجو در فعالیت هایی که به تنهایی قادر به انجام آنان نیست.
۵- ارائه اطلاعات به وابستگان مددجو در مورد توانایی های او در انجام مراقبت از خود جهت تشویق و دادن فرصت به مددجو برای رسیدن به حداکثر استقلال
شواهد ( یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد):
مددجو مراقبت از خود را با کمترین وابستگی به دیگران انجام میدهد.

۱۶- تشخیص پرستاری : احتباس ادرار در ارتباط با : (مراقبت پرستاری بعد از عمل های جراحی)
۱- زیاد شدن انقباضی اسفنگترهای ادراری
۲- کاهش احساس پری مثانه
۳- شل شدن عضله مثانه
برآیند مورد انتظار : مددجو براساس شواهد دچار احتباس ادراری نشود
اقدامات پرستاری :
۱- بررسی مددجو از جهت علایم و نشانه های احتباس ادرار
۲- کنترل I&O
۳- اجرای برنامه مراقبتی بمنظور پیشگیری از احتباس ادرار
شواهد ( یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد):
۱- دفع ادرار در فواصل طبیعی انجام میشود
۲- مددجو پری و ناراحتی در ناحیه فوق عانه را گزارش نمی بکند
۳- مثانه مستع نیست و قطره قطره ادرار نمی بکند.
۴- بین مایعات مصرفی و دفع شده در ۴۸ ساعت ابتدا بعد از جراحی تعادل برقرار میباشد
علایم و نشانه های احتباس ادرار
۱- دفع ادرار در حجم کم، تکرار ادرار، دفع ادرار بصورت قطره قطره
۲- اتساع مثانه
۳- بیان احساس ناراحتی در ناحیه فوق عانه و گزارش پری مثانه
برنامه مراقبتی بمنظور پیشگیری از احتباس ادرار
۱- کنترل I&O
۲- آموزش دفع ادرار هنگام احساس دفع ادرار
۳- درست کردن خلوت برای مددجو
۴- قرار دادن پتوی گرم روی شکم مددجو، بازکردن شیر آب، قرار دادن دست ها در آب گرم و ریختن آب گرم روی پرینه
۵- تشویق مددجو به مطالعه
۶- قرار گرفتن در حالت چمباته مگر ممنوعیت باشد
۷- کاهش درد
۸- استفاده از داروهای ضد درد غیر نارکوتیک تجویز شده
۹- تجویز داروهای کولینرژیک ( مثل Bethanchol) که انقباض مثانه را تحریک میکند در صورت تجویز
۱۰- کاتتریزاسیون متناوب یا دائمی در صورت موفق نبودن تدابیر فوق
۱۱- اطمینان از باز بودن مسیر کاتتر ادراری
۱۷٫ تشخیص پرستاری : خطر بروزیبوست در ارتباط با :
۱- کاهش حرکات دستگاه گوارش
۲- کاهش مصرف مایعات
۳- كاهش مصرف غذاهای پرفیبر
برآیند انتظار : مددجو براساس شواهد دچار یبوست نشود
اقدامات پرستاری :
۱- بررسی علایم و نشانه های یبوست
۲- بررسی صداهای روده و گزارش کاهش صداهای غیر طبیعی
۳- اجرای برنامه مراقبتی بمنظور پیشگیری از یبوست
۴- مشاوره با افراد متناسب تیم مراقبت های بهداشتی در صورت تداوم یبوست
شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد)
۱- حرکات روده به طور معمول تکرار میشود ( حدود دو روز پس از آغاز تغذیه)
۲- مدفوع نرم و شکل گرفته عبور میکند
۳- اتساع شکمی، درد، احساس پری یا فشاردررکتوم و زور زدن هنگام اجابت مزاج وجود ندارد.
علائم و نشانه های یبوست
کاهش حرکات روده، عبور سخت مدفوع، مدفوع خشک، بی اشتهایی، زیاد شدن اتساع شکم، درد، احساس پری و فشار در رکتوم، زور زدن هنگام اجابت مزاج

برنامه مراقبتی بمنظور پیشگیری از یبوست
۱- زیاد شدن فعالیت در صورت عمل و اجازه
۲- تشویق مددجو برای تعیین وقت مشخص برای اجابت مزاج ( یک ساعت پس از خوردن غذا)
۳- تشویق مددجو به اجابت مزاج هنگام نیاز به دفع (مراقبت پرستاری بعد از عمل های جراحی)
۴- درست کردن آرامش، راحتی، خلوت (مراقبت پرستاری بعد از عمل های جراحی)
۵- تشویق مددجو به مصرف حداقل ۲۵۰۰ سی سی مایعات در روز (مراقبت پرستاری بعد از عمل های جراحی)
۶- تشویق مددجو به مصرف غذاهای پر فیبر (مراقبت پرستاری بعد از عمل های جراحی)
۷- نوشیدن مایعات گرم پس از بیدار شدن از خواب هنگام صبح (مراقبت پرستاری بعد از عمل های جراحی)
۸- قرار دادن زنگ اخبار درد سترس مریض (مراقبت پرستاری بعد از عمل های جراحی)
۹- یاری به مددجو برای قرار گرفتن در حالت چمباتمه مگر ممنوعیتی وجود داشته باشد (مراقبت پرستاری بعد از عمل های جراحی)
۱۰- تشویق مددجو به مصرف ضد دردهای غیر مخدر (مراقبت پرستاری بعد از عمل های جراحی)
۱۱- تجویز ملین، شیاف و انما در صورت دستور (مراقبت پرستاری بعد از عمل های جراحی)
۱۸٫ تشخیص پرستاری: اختلال در الگوی خواب در ارتباط با :
ترس، اضطراب، ناراحتی، عدم توانایی برای از سرگیری خواب معمول و بررسی ها و درمانهای مکرر
برآیند مورد انتظار: مددجو براساس شواهد به خواب کافی دست پیدا بکند (مراقبت پرستاری بعد از عمل های جراحی)
اقدامات پرستاری :
۱- بررسی علائم و نشانه های اختلال در الگوی خواب (مراقبت پرستاری بعد از عمل های جراحی)
۲- اجرای برنامه مراقبتی بمنظور ارتقاء خواب (مراقبت پرستاری بعد از عمل های جراحی)
۳- مشاوره با اعضای تیم مراقبت های بهداشتی در صورت وجود علایم و نشانه های محرومیت از خواب (مراقبت پرستاری بعد از عمل های جراحی)
شواهد ( یافته هایی در ارزشیابی مددجومورد استفاده قرار می گیرد):
۱- بیان میکند احساس خوبی از خوابیدن دارد
۲- وضعیت روحی – روانی معمولی میباشد
۳- خمیازه های مکرر، حلقه سیاه ذیل چشم ها و لرزش دستها وجودندارد. (مراقبت پرستاری بعد از عمل های جراحی)
علائم و نشانه های اختلال در الگوی خواب مددجو
مشکل در به خواب رفتن، قطع مکرر خواب، نداشتن حس پسندیده از خوابیدن وخواب آلودگی، تحریک پذیری، اختلال در هوشیاری ، خمیازه مکرر، حلقه سیاه ذیل چشم ها، لرزش مختصر دستها
برنامه مراقبتی بمنظور ارتقاء خواب مددجو
۱- عدم تشویق مددجو به خوابیدن طولانی مدت در طول روز (مگر عادت داشته باشد)
۲- کاهش ترس و اضطراب و ناراحتی (مراقبت پرستاری بعد از عمل های جراحی)
۳- تشویق به شرکت در فعالیتهای انحرافی ارام سازی در طی شب
۴- تشویق به عدم مصرف سیگار چای، قهوه و کولا خصوصاً در شب
۵- استفاده از شیر یا پنیر در وعده غذایی شام (مگر ممنوعیتی باشد)
۶- تشویق مددجو به مطالعه ، تماشای تلویزیون، گوش دادن به موسیقی و قرار گرفتن درپوزيشني که همیشه هنگام خواب دارد (مگر ممنوعیتی باشد)
۷- تأمین راحتی و گرما
۸- تشویق به تخلیه ادرار پیش از خواب
۹- کاهش عوامل مزاحم محیطی (مراقبت پرستاری بعد از عمل های جراحی)
۱۰- دادن داروهای مختل کننده خواب (استروئیدها، دیورتیک ها) صبح ها یا بعد از ظهر
۱۱- تجویز داروهای هیپنوتیک – سداتیو طبق دستور
۱۲- محدود نمودن ملاقاتی ها
۱۳- انجام مراقبت های پرستاری بصورت همزمان در صورت امکان (مراقبت پرستاری بعد از عمل های جراحی)
۱۹٫ تشخیص پرستاری : خطر بروز عفونت (پنومونی) در ارتباط با :
رکود ترشحات ریوی و آسپیراسیون
برایند مورد انتظار : مددجو براساس شواهد دچار پنومونی نشود.
اقدامات پرستاری:
۱- بررسی و گزارش علایم و نشانه های پنومونی
۲- اجرای برنامه مراقبتی بمنظور پیشگیری از پنوموني
۳- در صورت بروز علایم و نشانه های پنومونی
الف- تجویز اکسیژن طبق دستور
ب- تجویز آنتی بیوتیک طبق دستور دکتر (مراقبت پرستاری بعد از عمل های جراحی)
شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد):
۱- صداهای طبیعی تنفسی سمع میشود. (مراقبت پرستاری بعد از عمل های جراحی)
۲- تا کی پنه وجود ندارد (مراقبت پرستاری بعد از عمل های جراحی)
۳- هنگام سرفه ترشحات روشن خارج میشود. (مراقبت پرستاری بعد از عمل های جراحی)
۴- تب وجود ندارد. (مراقبت پرستاری بعد از عمل های جراحی)
۵- درد پلور وجود ندارد. (مراقبت پرستاری بعد از عمل های جراحی)
۶- شمارش CBC به طرف طبیعی سیر میکند. (مراقبت پرستاری بعد از عمل های جراحی)
۷- گازهای خون در دامنه طبیعی میباشد. (مراقبت پرستاری بعد از عمل های جراحی)
۸- کشت خلط منفی میباشد. (مراقبت پرستاری بعد از عمل های جراحی)

علائم و نشانه های پنومونی
صداهای تنفسی غیر طبیعی، گزارش دق دال در محل اسیب دیده ریه/ زیاد شدن تعداد تنفس/ سرفه ترشح دار و چرکی و سبز رنگ، تب و لرز، درد پلورتیک لکوسیتوز، یافته های غیر طبیعی در نتایج گاز خون واکسیمتری، رادیوگرافی قفسه سینه و نمونه خلط
برنامه مراقبتی بمنظور پیشگیری از پنومونی مددجو
۱- حفظ الگوی تنفسی مؤثر و پاک بودن راه های هوایی
۲- کاهش خطر آسپراسیون
۳- تشویق و یاری به رعایت بهداشت دهان
۴- حفاظت مددجو در مقابل افراد مبتلا به عفونت های تنفسی
۵- تعویض و تمیز نمودن وسایل مورد استفاده در مراقبت های تنفسی (مراقبت پرستاری بعد از عمل های جراحی)
۲۰٫ تشخیص پرستاری :خطر بروز عفونت ( عفونت زخم) در ارتباط با: (مراقبت پرستاری بعد از عمل های جراحی)
۱- آلودگی زخم
۲- کاهش مقاومت در مقابل عفونت
برایند مورد انتظار: مددجو براساس شواهد فاقد عفونت زخم باشد
اقدامات پرستاری :
۱- بررسی و گزارش علایم و نشانه های عفونت زخم
۲- اجرای برنامه مراقبتی بمنظور پیشگیری از عفونت
۳- در صورت بروز علایم و نشانه ها مشاوره با اعضاء دارای ارتباط تیم بهداشتی – درمان
شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد) :
۱- تب و لرز ندارد.
۲- در ناحیه زخم قرمزی ، گرما، التهاب و زیاد شدن درد وجود ندارد.
۳- درناژ زخم معمولی میباشد.
۴- شمارش CBC-diff به طرف طبیعی سیر میکند.
۵- کشت از درناژ زخم منفی میباشد.
علائم و نشانه های عفونت زخم
تب، لرز، قرمزی، گرما، ادم، زیاد شدن درد در ناحیه زخم، درناژ غیر معمول زخم، بوی بد زخم، زیاد شدن مقاوم WBC و تغییر ویژه در diff .نتایج مثبت از کشت ترشحات زخم
برنامه مراقبتی بمنظور پیشگیری از عفونت زخم مددجو
۱- ارتقاء ترمیم زخم
۲- رعایت تکنیک درست دست شستن و تشویق مددجو به انجام اینکار
۳- آموزش به مددجو برای اجتناب ازلمس برش جراحی، درن، پانسمان و ….
۴- رعایت تکنیک استریل هنگام تعویض پانسمان
۵- اطمینان از اتصال محکم درنها
۶- حفظ یک سیستم بسته برای درناژ زخم در صورت امکان
۷- حفاظت مددجو از تماس باافراد مبتلا به عفونت
۸- تجویز داروی آنتی بیوتیک طبق دستور
۲۱٫ تشخیص پرستاری : خطر بروز عفونت ( عفونت دستگاه ادراری) در ارتباط با:
۱- زیاد شدن رشد وکلونیزاسیون میکرو ارگانیسم ها همراه با رکود ادراری
۲- در صورت وجود کاتتر ادراری ورود پاتوژن ها از راه کاتتر
برایند مورد انتظار : مددجو براساس شواهد فاقد عفونت ادراری باشد.
اقدامات پرستاری :
۱- بررسی و گزارش علایم و نشانه های عفونت دستگاه ادراری
۲- اجرای برنامه مراقبتی بمنظور پیشگیری از عفونت دستگاه ادراری
۳- تجویز آنتی بیوتیک هادر صورت بروز علایم و نشانه های عفونت دستگاه ادراری طبق دستور
شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد)
۱- رنگ ادرار روشن است
۲- ادرار بدون بوی غیر معمول است
۳- تب و لرز وجودندارد
۴- در آزمایش کامل ادرار نیتریت و باکتری وجود ندارد و تعدادWBC کمتر از ۵ است.
۵- کشت ادرار منفی است.
علایم و نشانه های عفونت ادراری
ادرار تیره یا بد بو، تکرر ادرار، فوریت برای ادرار نمودن، سوزش ادرار، لرز ،زیاد شدن درجه حرارت، وجود نیترات، وجود باکتری و WBC بیشتر از ۵ در ادرار، کشت مثبت ادرار
برنامه مراقبتی پیشگیری از عفونت دستگاه ادراری در مددجو
۱- پیشگیری از احتباس ادرار
۲- آموزش به مددجو خانم برای شستن ناحیه تناسلی از جلو به عقب
۳- مراقبت روتین پرینه و بعد از هر بار اجابت مزاج
۴- مصرف مایعات حداقل ۲۵۰۰ سی سی در روز( در صورت عدم ممنوعیت)
۵- تشویق به تحرک (مراقبت پرستاری بعد از عمل های جراحی)
۶- انجام کاتتریزاسیون ادراری با رعایت تکنیک استریل و سیستم درناژ بسته (ارجح است)
۷- اتصال کاتتر به پایین شکم یا ران و اطمینان از اتصال آن
۸- تشویق روتین پرینه در مددجوی دارای کاتتر ادراری
۹- قرار دادن یورین بگ در سطح پایین تر از مثانه
۱۰- برنامه ریزی جهت خارج نمودن هر چه سریعتر کاتتر
۲۲٫ تشخیص پرستاری : خطر بروز تروما ( سقوط) در ارتباط با :
۱- ضعف و خستگی
۲- سرگیجه یا سنکوپ
۳- اثار سرکوب کننده CNS برخی از داروها
۴- وجود درن و سایر وسایل
برآیند مورد انتظار : مددجو دچار افتادن وسقوط نشود
اقدامات پرستاری :
۱- اجرای برنامه مراقبتی بمنظور پیشگیری از سقوط
۲- درگیر نمودن مددجو و وابستگان وی در برنامه ریزی و اجرا مداخلات پیشگیری از افتادن
۳- آغاز یاری های اولیه در صورت سقوط مددجو و گزارش به سایر افراد تیم بهداشتی

شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد):
۱- در طول بستری در بیمارستان هنگام استراحت درتخت سقوط نداشته است.
۲- در طول بستری در بیمارستان هنگام انجام فعالیتهای روزانه سقوط نداشته میباشد.
برنامه مراقبتی بمنظور پیشگیری از سقوط وافتادن مددجو (مراقبت پرستاری بعد از عمل های جراحی)
۱- بالا بودن هميشگي نرده های کنار تخت
۲- ايجاد سهولت در دسترسي به وسایل مورد نیاز
۳- تشویق به درخواست یاری از راه زنگ اخبار
۴- استفاده از کفش متناسب هنگام راه رفتن در بیمارستان
۵- آموزش و یاری جهت خارج شدن تدریجی از تخت
۶- استفاده از وسایل یاری حرکتی در مددجو ضعیف و کم توان
۷- آموزش به مددجو جهت استفاده از دستگیره و میله هاهنگام قدم زدن، حمام نمودن و رفتن به دستشویی
۸- دادن فرصت کافی برای فعالیت وگام برداشتن (مراقبت پرستاری بعد از عمل های جراحی)
۲۳٫ تشخیص پرستاری : خطر بروز اسپراسیون در ارتباط با :
۱- کاهش سطح هوشیاری ، فقدان یا کاهش رفلکس Gag
۲- قرار گرفتن مددجو درپوزشین Supine
۳- زیاد شدن خطر ریفلاکس گاسترو ازوفاژیال
برآیند مورد انتظار : مددجو براساس شواهد آسپراسیون مواد استفراغی، غذا و مایعات را نداشته باشد. (مراقبت پرستاری بعد از عمل های جراحی)
اقدامات پرستاری :
۱- بررسی علایم و نشانه های آسپراسیون ترشحات، مواد استفراغی ترشحات، مواد استفراغی، غذا و مایعات
۲- اجرای برنامه مراقبتی بمنظور کاهش خطر آسپراسیون مددجو
۳- در صورت رخ داد آسپراسیون :
الف- انجام ساکشن تراشه
ب- NPO نمودن
ج- آماده نمودن برای رادیوگرافی ریه (مراقبت پرستاری بعد از عمل های جراحی)
شواهد ( یافته هایی که در ارزشیابی مددجومورد استفاده قرار می گیرد):
۱- صداهای تنفسی واضح شنیده میشود.
۲- سرفه و تنگی نفس و تا کی پنه وجود ندارد.
علایم و نشانه های آسپراسیون ترشحات، مواد استفراغی یا غذاها و مایعات (مراقبت پرستاری بعد از عمل های جراحی)
شنیدن صدای رونکای ، دق دال در قسمت ریه اسیب دیده ، سرفه تاکی پنه /دیسپنه، تاکی کاردی، یافته های ارتشاح ریوی در رادیوگرافی.
برنامه مراقبتی بمنظور کاهش خطر آسپراسیون مددجو (مراقبت پرستاری بعد از عمل های جراحی)
۱- NPO نمودن
۲- قراردادن در پوزیشن lateral ( در صورت عدم هوشیاری و نبودن رفلکس gag)
۳- ساکشن اوروفازنژیال و رعایت بهداشت دهان
۴- پیشگیری از تهوع و استفراغ
۵- کاستن از تجمع گاز و مایعات در معده و روده
۶- قرار دادن در پوزیشن کاملاً نشسته هنگام تغذیه و ۳۰ دقیقه پس از آن (مگر ممنوعیتی باشد). (مراقبت پرستاری بعد از عمل های جراحی)
۲۴٫ تشخیص پرستاری : احتمال بروز عارضه شوک هیپوولمیک پس از جراحی در ارتباط با:
۱- خونریزی همراه با باز شدن برش جراحی
۲- کاهش حجم مایعات
برایند مورد انتظار : مددجو بر اساس شواهدپیشرفت شوک هپوولمیک را نشان ندهد. (مراقبت پرستاری بعد از عمل های جراحی)
اقدامات پرستاری :
۱- بررسی و گزارش علایم و نشانه های خونریزی شدید و درناژ زخم /استفراغ مداوم /اشکال در حفظ مایعات داخل وریدی یا مصرف مایعات خوراکی
۲- کنترل CBC و گزارس کاهش مقادیر آزمایش ها
۳- بررسی و گزارش علایم و نشانه های شوک هیپوولمیک
۴- اجرای برنامه مراقبتی بمنظور پیشگیری از شوک هیپوولمیک
۵- اجرای برنامه مراقبتی هنگام بروز شوک هیپوولمیک (مراقبت پرستاری بعد از عمل های جراحی)
شواهد (یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد):
۱- علایم حیاتی ثابت است.
۲- پوست گرم، خشک و رنگ آن معمولی است.
۳- نبض های محیطی لمس میشود.
۴- برون ده ادراری حداقل ۳۰ سی سی در ساعت میباشد.
۵- وضعیت روحی روانی در شرایط معمول میباشد (مراقبت پرستاری بعد از عمل های جراحی)
علایم و نشانه های شوک هیپوولمیک
۱- بی قراری، گیجی، آژیتاسیون، تغییر در وضعیت روحی – روانی
۲- کاهش فشارخون، هیپوتاسیون وضعیتی، نبض ضعیف و سریع، تنفس سریع ،کاهش یا فقدان نبض های محیطی
۳- پوست سرد ، مرطوب ، رنگ پریده یا سیانوزه
۴- برون ده اداری کمتر از ۳۰ سی سی در ساعت (مراقبت پرستاری بعد از عمل های جراحی)
برنامه مراقبتی بمنظور پیشگیری از شوک هیپوولمیک در مددجو (مراقبت پرستاری بعد از عمل های جراحی)
۱- در صورت خونریزی کمپرس فشاری محکم و مداوم روی ناحیه خونریزی دهنده (مراقبت پرستاری بعد از عمل های جراحی)
۲- پیشگیری از کاهش حجم مایعات (مراقبت پرستاری بعد از عمل های جراحی)
برنامه مراقبتی هنگام بروز شوک هیپوولمیک در مددجو
۱- کنترل V/S
۲- قراردادن در پوزش supine با پاهای بالاتر از سطح قلب
۳- تجویز O2 در صورت دستور
۴- ترانسفوزیون خون در صورت دستور
۵- آماده نمودن جهت قرار دادن CVC در صورت نیاز (مراقبت پرستاری بعد از عمل های جراحی)
۲۵- تشخیص پرستاری : احتمال بروز عارضه آتلکتازی پس از جراحی در ارتباط با :
تنفس های کم عمق/ استاز ترشحات در آلوئول ها و برونشیول ها / کاهش تولید سورفاکتانت
برآیند مورد انتظار: مددجو بر اساس شواهدآتکلتازی را نشان ندهد. (مراقبت پرستاری بعد از عمل های جراحی)
اقدامات پرستاری :
۱- بررسی و گزارش علایم و نشانه های آتکلتازی
۲- اجرای برنامه مراقبتی بمنظور پیشگیری از آتلکتازی
۳- اجرای برنامه مراقبتی در صورت بروز علائم و نشانه های آتلکتازی
۴-مشاوره با دکتر در صورت وجود علایم و نشانه های آتلکتازی یا بدتر شدن آن (مراقبت پرستاری بعد از عمل های جراحی)
شواهد (یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد):
۱- صداهای تنفسی واضح و قابل سمع است
۲- در دق ریه رزونانس وجود دارد.
۳- تعداد تنفس ها ۲۰-۱۴ بار در دقیقه است.
۴- تعداد نبض در محدود طبیعی است
۵- تب وجود ندارد. (مراقبت پرستاری بعد از عمل های جراحی)

علایم و نشانه های آتلکتازی
۱- کاهش یا فقدان صداهای تنفسی، دق دال در بالای ناحیه اسیب دیده ،زیاد شدن تعداد تنفس، تنگی نفس، وجود یافته های آتلکتازی در رادیوگرافی ریه
۲- تاکی کاردی
۳- زیاد شدن درجه حرارت (مراقبت پرستاری بعد از عمل های جراحی)
برنامه مراقبتی بمنظور پیشگیری از اتلکتازی در مددجو (مراقبت پرستاری بعد از عمل های جراحی)
۱- بهبود الگوی تنفسی
۲- پاک نمودن مؤثر راه هوایی
برنامه مراقبتی در صورت بروز علایم و نشانه های آتلکتازی در مددجو
۱- تغییر پوزیشن مکرر
۲- تشویق به سرفه، تنفس عمیق و انجام اسپیرومتری تشویقی (مراقبت پرستاری بعد از عمل های جراحی)
۲۶٫ تشخیص پرستاری : احتمال بروز ترومبوآمبولی در ارتباط با:
۱- استاز وریدی
۲- زیاد شدن انعقاد پذیری
۳- آسیب به دیواره وریدها در طی جراحی
برآیند مورد انتظار:
۱- مددجو پیشرفت ترومبوز وریدی عمیقی را براساس شواهد نشان ندهد.
۲- مددجو براساس شواهد دچار آمبولی ریه نشود. (مراقبت پرستاری بعد از عمل های جراحی)
اقدامات پرستاری :
۱- بررسی و گزارش علایم و نشانه های ترومبوز ورید عمقی / آمبولی ریوی
۲- اجرای برنامه مراقبتی بمنظور پیشگیری از تشکیل لخته / آمبولی ریوی
۳- برنامه مراقبتی – در صورت وجود علایم و نشانه های ترومبوز ورید عمقی / آمبولی وریدی (مراقبت پرستاری بعد از عمل های جراحی)
شواهد (یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد):
۱- حساسیت، درد، ادم، اتساع عروق سطحی در انتهاها مشاهده نمی شود.
۲- درجه حرارت انتهاها معمولی است.
۳- علامت هومن منفی است.
۴- درد ناگهانی در قفسه سینه وجود ندارد.
۵- تعداد تنفس ها حدود ۲۰-۱۴ بار در دقیقه است
۶- تعداد نبض حدود ۱۰۰-۶۰ ضربه در دقیقه است.
۷- گازهای خون در حد طبیعی است. (مراقبت پرستاری بعد از عمل های جراحی)
علایم و نشانه های ترومبوز ورید عمقی
۱- درد یا حساسیت در انتهاها
۲- زیاد شدن قطر در انتهاها
۳- اتساع عروق سطحی در انتهاها (مراقبت پرستاری بعد از عمل های جراحی)
۴- وجود گرمای غیر معمول در انتهاها (مراقبت پرستاری بعد از عمل های جراحی)
۵- علامت مثبت هومن (ارزش زیادی ندارد)
علایم و نشانه های آمبولی ریه
۱- درد ناگهانی قفسه سینه (مراقبت پرستاری بعد از عمل های جراحی)
۲- تنگی نفس (مراقبت پرستاری بعد از عمل های جراحی)
۳- تاکی پنه (مراقبت پرستاری بعد از عمل های جراحی)
۴- تاکی کاردی (مراقبت پرستاری بعد از عمل های جراحی)
۵- ترس (مراقبت پرستاری بعد از عمل های جراحی)
۶- کاهش pa o2 (مراقبت پرستاری بعد از عمل های جراحی)
برنامه مراقبتی بمنظور پیشگیری از ترومبوز ورید عمقی در مددجو
۱- تشویق مددجو به تحرک و ورزشهای اکتیو و پاسیو پاها
۲- آموزش برای نیانداختن پاها روی هم، ننشستن به مدت طولانی ،قرار ندادن بالش ذیل زانوها
۳- استفاده از جوراب TED
۴- مصرف حداقل ۲۵۰۰ سی سی مایعات در ۲۴ ساعت (در صورت عدم ممنوعیت)
۵- تجویز داروهای ضد انعقادی طبق دستور (مراقبت پرستاری بعد از عمل های جراحی)
برنامه مراقبتی در صورت بروز علائم و نشانه های DVT در مددجو
۱- CBR نمودن
۲- بالا قرار دادن پایه های تخت حدود ۲۰-۱۵ درجه بالاتر از سطح قلب
۳- قرار ندادن بالش ذیل زانوها
۴- آماده نمودن برای مطالعات تشخیصی ( همچون سونوگرافی داپلر)
۵- تجویز داروهای ضد انعقادی در صورت دستور (مراقبت پرستاری بعد از عمل های جراحی)
برنامه مراقبتی به منظور پیشگیری از آمبولی ریه در مددجو
۱- اجرای برنامه پیشگیری از ترومبو ورید عمقی
۲- CBR نمودن
۳- عدم کنترل علامت هومن و عدم ماساژ اندام
۴- آموزش به مددجو برای اجتناب از مانوروالسالوا
۵- آماده نمودن مددجو برای گذاشتن کاتتر ورید اجوف (مراقبت پرستاری بعد از عمل های جراحی)
برنامه مراقبتی در صورت بروز علائم و نشانه های آمبولی ریه (مراقبت پرستاری بعد از عمل های جراحی)
۱- حفظ استراحت مطلق دروضعیت نیمه نشسته
۲- O2 درمانی در صورت دستور
۳- اماده نمودن مددجو برای انجام تست های تشخیصی
۴- تجویز داروهای ضد انعقادی در صورت دستور
۵- آماده سازی مددجو برای آمبولکتومی و …….. (مراقبت پرستاری بعد از عمل های جراحی)
۲۷٫ تشخیص پرستاری : احتمال بروز ایلئوس پارالیتیک در ارتباط با:
۱-دستکاری روده در طی جراحی شکمی
۲- آثار بیهوشی واستفاده از برخی داروها
برآیند مورد انتظار : مددجو بر اساس شواهد پیشرفت ایلئوس پارالیتیک را نشان ندهد. (مراقبت پرستاری بعد از عمل های جراحی)
اقدامات پرستاری :
۱- بررسی و گزارش علایم و نشانه های ایلئوس پارالیتیک
۲- اجرای برنامه مراقبتی بمنظور پیشگیری از ایلئوس پارالیتیک
۳- اجرای برنامه مراقبتی در صورت بروز علایم و نشانه های ایلئوس پارالیتیک
الف- NPOکردن مددجو
ب- قرار دادن NGT و ساکشن در صورت دستور دکتر (مراقبت پرستاری بعد از عمل های جراحی)
شواهد (یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد):
۱- درد و کرامپ شکمی وجود ندارد.
۲- شکم نرم و غیر متسع است
۳- صداهای روده ای به تدریج بازگشته است
۴- گازهای روده ای دفع میشود (مراقبت پرستاری بعد از عمل های جراحی)
علایم و نشانه های ایلئوس پارالیتیک
۱- درد مقاوم و کرامپ
۲- شکم مستع و سفت
۳- فقدان صداهای روده ای
۴- عدم عبور گاز (مراقبت پرستاری بعد از عمل های جراحی)
برنامه مراقبتی بمنظور پیشگیری از ایلئوس پارالیتیک در مددجو
۱- راه اندازی هر چه سریعتر در صورت اجازه و تحمل
۲- پیشگیری از هیپوکالمی
۳- حفظ کفایت پرفوزیون بافت (مراقبت پرستاری بعد از عمل های جراحی)
۴- تجویزمحرک های دستگاه گوارش ( مثل متوکلرپرامید) در صورت دستور (مراقبت پرستاری بعد از عمل های جراحی)

۲۸٫ تشخیص پرستاری: احتمال باز شدن زخم در ارتباط با :
۱- بسته نشدن متناسب زخم (مراقبت پرستاری بعد از عمل های جراحی)
۲- فشار روی خط برش جراحی (مراقبت پرستاری بعد از عمل های جراحی)
۳- فقدان ترمیم زخم (مراقبت پرستاری بعد از عمل های جراحی)
برآیند مورد انتظار: لبه های جوش خورده زخم مددجو براساس شواهد دچار پارگی و باز شدن نشود.
اقدامات پرستاری:
۱- بررسی و گزارش شواهد دال بر پارگی زخم ( جدا شدن لبه های زخم)
۲- اجرای برنامه مراقبتی بمنظور حفظ ترمیم زخم
۳- اجرای برنامه مراقبتی در صورت درست کردن پارگی زخم:
الف- کاربرد یک وسیله برای بستن زخم (مراقبت پرستاری بعد از عمل های جراحی)
ب- پوشاندن زخم با پانسمان استریل غیر چسبنده (مراقبت پرستاری بعد از عمل های جراحی)
ج- یاری برای بخیه مجدد زخم (مراقبت پرستاری بعد از عمل های جراحی)
د- بررسی و گزارش فوری علایم و نشان ها (مراقبت پرستاری بعد از عمل های جراحی)
هـ- اجرای اقدامات برای کاهش فشار روی زخم (مراقبت پرستاری بعد از عمل های جراحی)
شواهد ( یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد) :
لبه های زخم جوش خوره است و جدا شدن لبه های زخم مشاهده نمی شود. (مراقبت پرستاری بعد از عمل های جراحی)
۲۹٫ تشخیص پرستاری : کمبود اطلاعات، تدابیر غیر مؤثر رزیم درمانی یا اختلال در حفظ سلامتی
برآیند مورد انتظار :
۱- مددجو راه های پیشگیری از عفونت بعد از عمل جراحی بداند
۲- مددجو توانایی انجام مراقبت از زخم داشته باشد (مراقبت پرستاری بعد از عمل های جراحی)
۳- مددجو علایم و نشانه های مورد گزارش به اعضاء تیم بهداشتی را بداند.
۴- مددجو برنامه های درمانی و مراقبتی شامل قرار ملاقات با اعضاء تیم بهداشتی – درمانی ، تعدیل رزیم غذایی، سطح فعالیت، درمانها و داروهای تجویز شده را بداند. (مراقبت پرستاری بعد از عمل های جراحی)
اقدامات پرستاری :
۱- تقویت اهمیت پی گیری ملاقات با مراقبان بهداشتی (مراقبت پرستاری بعد از عمل های جراحی)
۲- تقویت آموزش های دکتر در مورد تعدیل رژیم غذایی و در صورت نیاز انجام مشاوره غذایی یا مددجو.
۳- تقویت آموزش های پزشکی در مورد سطح فعالیت و برنامه درمانی. (مراقبت پرستاری بعد از عمل های جراحی)
۴- شرح ملاقات، عوارض جانبی و اهمیت هدف داروهای تجویز شده ارائه اطلاعات مربوط به تداخل مصرف غذاها و داروها
۵- اجرای برنامه اموزشی در زمینه:
الف- آموزش به وابستگان (مراقبت پرستاری بعد از عمل های جراحی)
ب- تشویق مددجو به سوال و روشن سازی اطلاعات داده شده (مراقبت پرستاری بعد از عمل های جراحی)
ج- فراهم نمودن آموزش های نوشتاری در مورد ملاقات با تیم بهداشتی، تعدیل رژیم غذایی، سطح فعالیت، برنامه درمانی، داروهای تجویز شده و علایم و نشانه ها و گزارش آنان (مراقبت پرستاری بعد از عمل های جراحی)
شواهد (یافته هایی که در ارزشیابی مددجو مورد استفاده قرار می گیرد): (مراقبت پرستاری بعد از عمل های جراحی)
۱- راه های پیشگیری از عفونت بعد از عمل جراحی را بیان میکند.
۲- توانایی انجام مراقبت از زخم را نشان میدهد. (مراقبت پرستاری بعد از عمل های جراحی)
۳- علایم و نشانه های عفونت پس از عمل جراحی راکه میبایست به دکتر و پرستار اطلاع دهد نام می برد.
۴- برنامه های درمانی و مراقبتی را که پی گیری آنان لازم میباشد بیان میکند و برای آن ارزش قائل میباشد.
🏥 خدمات پرستاری در منزل همراه شما
مرکز خدمات پرستاری در منزل همراه شما با سالها تجربه و بهرهگیری از پرستاران و متخصصان حرفهای، آماده است تا در تمامی زمینههای مراقبتی و پرستاری در کنار شما و عزیزانتان باشد. ما میدانیم که دوران بیماری، نقاهت بعد از عمل جراحی یا حتی رسیدگی به نیازهای سالمندان میتواند برای خانوادهها پر از استرس و نگرانی باشد. به همین دلیل، خدمات ما به گونهای طراحی شده که شما بتوانید در آرامش کامل و در محیط امن منزل، بهترین مراقبتها را دریافت کنید.
✨ خدمات تخصصی ما
🩺 مراقبتهای بعد از عمل جراحی
بسیاری از بیماران پس از انجام عملهای جراحی به مراقبتهای ویژه نیاز دارند. پرستاران ما با آموزشهای تخصصی در زمینه کنترل درد، تعویض پانسمان، پایش علائم حیاتی، تزریقات و سرمتراپی، کنار شما خواهند بود تا روند بهبودی سریعتر و ایمنتر طی شود.
👵 پرستاری شبانهروزی از سالمند
سالمندان نیازمند توجه ویژهای هستند. ما پرستارانی دلسوز و مجرب را در اختیار خانوادهها قرار میدهیم تا با رسیدگی به تغذیه، بهداشت فردی، مصرف داروها و همراهی عاطفی، زندگی سالمند شما را آسانتر و شادتر کنند.
🏡 پرستاری بیمار در منزل
چه بیمار مبتلا به بیماریهای مزمن باشد و چه نیازمند مراقبت کوتاهمدت، خدمات پرستاری در منزل باعث میشود فرد در محیطی آشنا و آرام دوران درمان را سپری کند.
❤️ مراقبت از بیماران ICU و CCU در منزل و بیمارستان
بیمارانی که شرایط حساستری دارند نیازمند پرستاران آموزشدیده در حوزههای مراقبتهای ویژه هستند. تیم ما با دانش تخصصی و تجربه عملی در بخشهای ICU و CCU، توانایی مراقبت ایمن و حرفهای از این بیماران را در منزل و بیمارستان دارد.
💡 چرا مرکز پرستاری همراه شما؟
-
✔️ تیمی از بهترین پرستاران و کارشناسان آموزشدیده
-
✔️ خدمات ۲۴ ساعته و شبانهروزی در منزل و بیمارستان
-
✔️ مشاوره رایگان پرستاری برای انتخاب بهترین شیوه مراقبت
-
✔️ پشتیبانی و نظارت مداوم برای اطمینان از کیفیت خدمات
-
✔️ ارائه خدمات متنوع برای تمامی گروههای سنی
📞 مشاوره رایگان پرستاری
ما باور داریم که اولین گام در ارائه خدمات پرستاری، مشاورهی درست و دقیق است. به همین دلیل، کارشناسان ما به صورت رایگان آماده پاسخگویی به سوالات شما و راهنمایی در انتخاب بهترین نوع خدمات هستند. کافیست با ما تماس بگیرید تا در کوتاهترین زمان ممکن، مناسبترین پرستار یا خدمت را برای شرایط خاص شما معرفی کنیم.
🌿 همراه شما در تمام لحظات
چه به دنبال پرستاری کودک باشید، چه مراقبت از سالمند یا بیماری که نیاز به توجه ویژه دارد، مرکز پرستاری همراه شما در تمامی مراحل زندگی در کنار شماست. هدف ما ایجاد آرامش، اطمینان و امنیت برای خانوادههاست تا مطمئن باشند عزیزانشان در بهترین شرایط مراقبتی قرار دارند.
مطالب مرتبط :